Чесотка
Чесотка (scabies)—паразитарное контагиозное заболевание кожи, вызываемое клещом из группы чесоточных зудней.
Возбудитель чесотки у человека — Sarcoptes scabiei varietas hominis, цикл его развития (от яйца до взрослой особи) составляет 10—14 дней. Продолжительность жизни самки клеща около двух месяцев. Только она принимает участие в развитии патологического процесса при чесотке. Самец, оплодотворив самку на поверхности кожи человека, вскоре погибает. Оплодотворенная самка зарывается в роговой слой эпидермиса, где, медленно продвигаясь параллельно поверхности кожи, прокладывает чесоточные ходы, в которых откладывает яйца. В дальнейшем из них развиваются личинки. Выйдя на поверхность кожи, личинки внедряются в устья волосяных фолликулов и под чешуйки рогового слоя эпидермиса, где происходит их созревание. Клещи и их личинки не переносят кипячения и температуру окружающей среды ниже 0°; выраженным акарицидным действием обладает 3% раствор карболовой кислоты.
Заражение происходит при тесном контакте с больным чесоткой или вещами и предметами, бывшими у него в употреблении (нательное и постельное белье, одежда, полотенце, мочалка, книги, перчатки, деньги и др.); возможно заражение при половом контакте; можно заразиться в бане, душевой, общежитии, гостинице, а также в транспорте при несоблюдении в них санитарного режима. Способствуют распространению Ч. скученность и недостаточные гигиенические навыки населения.
Инкубационный период составляет от 1 до 6 нед. Первым клиническим симптомом болезни является зуд, усиливающийся ночью. Локализация высыпаний при Ч. типичная, что имеет большое диагностическое значение. Поражаются преимущественно участки тела с тонкой кожей, подвергающиеся трению, например межпальцевые складки кистей рук (рис. 1, а), боковая поверхность ладоней, сгибательная поверхность лучезапястных суставов, передняя стенка подмышечных впадин, мошонка, головка и задняя поверхность полового члена, вокруг сосков молочных желез у женщин, область пупка (рис. 1, б) и ягодиц, особенно ягодичные складки: разгибательная поверхность локтевых суставов. У детей поражаются также боковая поверхность стоп возле щиколотки, пятки и подошвы. На высоте развития болезни у взрослых характерно поражение передней поверхности тела (рис. 1, в), начиная с подмышечных впадин и до середины бедер; при этом лицо, шея, спина не поражаются (у грудных детей они нередко вовлекаются в процесс). В указанных местах обнаруживаются чесоточные ходы, имеющие вид сероватых извилистых валиков, линий длиной 3—5 мм, или розовых полосок — царапин, на одном из которых удается обнаружить беловатую точку (самку) или пузырек с серозным содержимым; видны также мелкие нередко парные папуловезикулезные высыпания,
корочки, линейные расчесы. Ч. нередко осложняется пиодермией (например, импетиго, фолликулитами, фурункулами), возможна экзематизация. Характерны импетигинозные или экземоподобные очаги на разгибательной поверхности локтевых суставов — симптом Арди (рис. 2).Диагноз устанавливают на основании клинической картины и обнаружения клещей. Для выявления чесоточных ходов используют раствор анилиновой краски или спиртовой раствор йода; после нанесения их на кожу чесоточные ходы видны более четко. Для обнаружения чесоточных клещей на пораженную кожу на 2 мин наносят 10% раствор щелочи, затем мацерированные чешуйки эпидермиса соскабливают скальпелем на предметное стекло в каплю воды и исследуют под микроскопом (рис. 3). Отрицательный результат при наличии типичной клинической картины не исключает чесотку. Дифференциальный диагноз проводят с почесухой.
Лечение обычно осуществляет дерматолог амбулаторно (в случае осложненной Ч.
больного можно госпитализировать в дерматологический стационар). При осложненной Ч. необходимо предварительное лечение осложнений. Перед началом лечения неосложненной Ч. больной моется. Применяют 20% суспензию бензил-бензоата, серную мазь (20% для взрослых, 5—10% для детей). Ускоренным методом лечения неосложненной Ч. является метод Демьяновича: больной втирает в очаги поражения 60% раствор тиосульфата натрия в течение 10 мин, затем повторяет процедуру 2 раза, после этого 3—4 раза втирает 6% водный раствор соляной кислоты. Спустя 1 ч после втираний больной надевает чистое белье и через 3 дня моется. При необходимости процедуру повторяют.Профилактика заключается в соблюдении правил личной и общественной гигиены, возможно раннем выявлении и лечении больных Ч. осмотре лиц, бывших в контакте с больным (каждые 10 дней в течение 11/2 мес.). В эпидемическом очаге необходимо проводить обеззараживание постельного и нательного белья, полотенец кипячением в 1—2% растворе соды или стирального порошка в течение 10 мин. Верхнюю одежду с обеих сторон, включая карманы, пропаривают горячим утюгом. Пальто, шубы, изделия из кожи можно обеззараживать на открытом воздухе в течение 5 дней. Текущая дезинфекция производится ежедневно 2 раза: влажная уборка полов и протирание мебели горячим 1—2% мыльно-содовым раствором.
Библиогр.: Кожные и венерические болезни, под ред. О.К. Шапошникова, с 106, М, 1985; Скрипкин Ю.К. и др. Руководство по детской дерматовенерологии, с. 156, Л., 1983.
| Иллюстрации по статье: | |||||
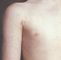 Рис. 1в. Чесоточные ходы |  Рис. 3. Микропрепарат сос |  Рис. 1а. Чесоточные ходы | 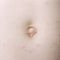 Рис. 1б. Чесоточные ходы |  Рис. 2. Симптом Арди при |
|


Ваш комментарий