Идиопатические интерстициальные пневмонии
В группу интерстициальных заболеваний легких (ИЗЛ) включают несколько десятков отдельных нозологических форм, отличающихся по этиологии, особенностям патогенеза и морфологической картине, имеющих различную клинику и прогноз. Терминологические и классификационные подходы к этим заболеваниям неоднократно менялись, дополнительно затрудняя и без того непростую диагностическую работу с данной категорией пациентов. Даже сегодня, несмотря на наличие общепринятой классификации ИЗЛ, термин «интерстициальная пневмония» ассоциируется у врача скорее с вирусной инфекцией, чем с заболеванием, требующим обязательной морфологической верификации и имеющим довольно серьезный прогноз [1].
Напомним основные определения.
Пневмония — группа острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации. Из рубрики «пневмония» исключены заболевания, вызванные физическими (лучевой пневмонит) или химическими («бензиновая» пневмония) факторами, а также имеющими аллергическое («эозинофильная пневмония») или сосудистое (инфаркт легкого вследствие ТЭЛА) происхождение. Воспалительные процессы в легких при кори, краснухе, гриппе и др. рассматриваются не в рубрике «пневмония», а в рамках соответствующих нозологических форм [2].
Пневмонит (альвеолит) — воспалительный процесс, часто иммунного, неинфекционного характера, затрагивающий преимущественно паренхиматозный интерстиций (альвеолярные стенки) и экстраальвеолярную соединительную ткань легких без обязательной внутриальвеолярной экссудации. Ряд авторов разграничивает понятия «пневмонит» и «альвеолит», предполагая, что при альвеолите воспалительный процесс локализуется преимущественно в альвеолах, а при пневмоните воспаление затрагивает и другие структуры паренхимы легких, однако практического значения такое разделение не имеет, и термины часто используются как синонимы [3].
Термин «пневмонит» отражает не конкретную нозологическую форму, а особенности патологического процесса. Поражение легких по типу пневмонита (альвеолита) может развиваться при самых разных заболеваниях: идиопатических интерстициальных пневмониях, лекарственных поражениях легких, системных заболеваниях соединительной ткани, гиперчувствительном пневмоните, саркоидозе и др. Следует учесть, что при каждом из этих заболеваний пневмонит является обязательным, но далеко не единственным проявлением поражения легких. Причины, клинические проявления, направления лечения и прогноз при этих заболеваниях различны, поэтому при выявлении признаков пневмонита такое большое значение имеют морфологическая верификация и дальнейшая нозологическая диагностика.
С современных позиций ИЗЛ представляют собой гетерогенную группу заболеваний, общими чертами которых являются поражение интерстициальной ткани легких по типу продуктивного пневмонита с последующим формированием фиброза, прогрессирующая одышка при нагрузке, непродуктивный кашель, крепитация, диффузные изменения при рентгенографии и компьютерной томографии легких, рестриктивные вентиляционные нарушения, снижение диффузионной способности легких и нарастающая дыхательная недостаточность [4].
В настоящее время в большинстве стран, в том числе и в России, используется классификация ИЗЛ, принятая Согласительной комиссии Американского торакального общества и Европейского респираторного общества (ATS/ERS, 2002 г.) [5]. Согласно этой классификации выделяют четыре группы ИЗЛ: ИЗЛ известной этиологии, гранулематозы, идиопатические интерстициальные пневмонии, другие ИЗЛ (рис.).
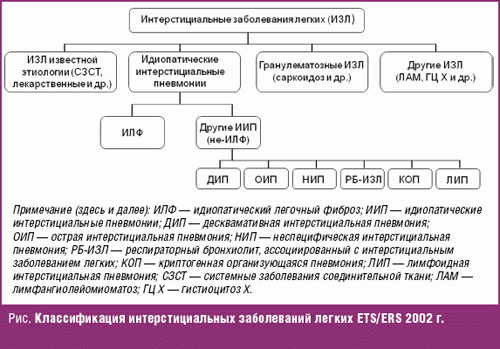
Идиопатические интерстициальные пневмонии (ИИП) — типичные представители группы ИЗЛ неизвестной этиологии, имеющие много сходных клинических, рентгенологических и функциональных признаков, но принципиально разную морфологическую картину, обусловливающую особенности клиники, ответ на терапию и прогноз. Принципом построения клинико-патологической классификации ATS/ERS является соответствие каждой клинической форме ИИП определенного гистологического варианта ИИП (табл. 1).
Клинические особенности больных с различными видами ИИП приведены в табл. 2.
Идиопатический легочный фиброз
Идиопатический легочный фиброз (ИЛФ) является одним из наиболее часто встречающихся заболеваний из группы ИИП. Синонимом ИЛФ являются «идиопатический фиброзирующий альвеолит» — термин, традиционно используемый в нашей стране.
Заболевание чаще всего встречается у пациентов в возрасте старше 50 лет. Основными жалобами больных являются нарастающая одышка и непродуктивный кашель. Начало болезни, как правило, незаметное, болезнь прогрессирует довольно медленно, пациенты успевают адаптироваться к своей одышке и на момент обращения имеют анамнез заболевания длительностью до 1–3 лет. Лихорадка и кровохарканье для больных ИФЛ не характерны. Другими симптомами могут быть общая слабость, артралгии, миалгии, изменение ногтевых фаланг в виде «барабанных палочек». Типичным аускультативным феноменом при ИЛФ является инспираторная крепитация, которую сравнивают с «треском целлофана». По мере прогрессирования заболевания появляются признаки дыхательной недостаточности и легочного сердца, снижение массы тела вплоть до кахексии. Данные лабораторного обследования неспецифичны. ИЛФ относится к рестриктивным легочным заболеваниям, поэтому характерными функциональными особенностями заболевания является снижение статических легочных объемов, выявляемое при бодиплетизмографии. Одним из ранних признаков заболевания является снижение DLCO. Спирометрический показатель FEV1/FVC находится в пределах нормы или повышен.
Наиболее частыми рентгенографическими признаками ИЛФ являются двусторонние изменения ретикулярного характера, более выраженные в нижних отделах легких. На ранних этапах развития заболевания может наблюдаться лишь некоторое уменьшение объема легочных полей и понижение прозрачности легких по типу «матового стекла». При прогрессировании заболевания ретикулярный паттерн становится более грубым, тяжистым, появляются округлые кистозные просветления, отражающие формирование «сотового легкого». Для уточнения рентгенологической картины целесообразно проведение мультиспиральной компьютерной томографии органов грудной клетки.
Поскольку возможности диагностики ИИП ограничены, а данные обследования не всегда специфичны, «золотым» диагностическим стандартом всех ИИП является биопсия легких: открытая либо торакоскопическая. Особая необходимость в выполнении биопсии возникает в случаях наличия не вполне типичной клинической и/или рентгенологической картины, возрасте пациента менее 50 лет, наличии системных признаков заболевании, быстром прогрессировании заболевания. Необходимым условием является преобладание пользы от постановки правильного диагноза над риском хирургической манипуляции.
Существует диагностический подход, позволяющий с большой вероятностью установить диагноз ИЛФ в тех случаях, когда проведении биопсии невозможно. Для этого необходимо, чтобы у пациента имелись четыре из четырех больших критериев и хотя бы три из четырех малых критериев.
Большие критерии
- Исключение других ИЗЛ, вызванных известными причинами, например лекарственным поражением, СЗСТ и т. д.
- Изменения функции внешнего дыхания, включающие рестриктивные изменения и нарушение газообмена.
- Двусторонние ретикулярные изменения в базальных отделах легких с минимальными изменениями по типу «матового стекла» по данным компьютерной томографии высокого разрешения.
- По данным трансбронхиальной биопсии или бронхоальвеолярного лаважа нет признаков, свидетельствующих об альтернативном диагнозе.
Малые критерии
- Возраст более 50 лет.
- Незаметное, постепенное появление диспноэ при физической нагрузке.
- Длительность заболевания более 3 месяцев.
- Инспираторная крепитация в базальных отделах легких.
Современная терапия ИЛФ построена, в основном, на противовоспалительной терапии (кортикостероиды и цитостатики (ЦС)), т. е. препаратах, способных воздействовать на воспалительные и иммунологические звенья развития заболевания. Базой такого подхода служит положение, что хроническое воспаление предшествует и неизбежно ведет к фиброзу и что агрессивное подавление воспаления может блокировать последующее формирование фиброзных изменений.
Широко используются три режима противовоспалительной терапии: монотерапия глюкокортикостероидами (ГКС), комбинация ГКС с азатиоприном и комбинация ГКС с Циклофосфаном. ATS/ERS рекомендует комбинированные режимы как более предпочтительные [6]. Терапия проводится, как минимум, в течение 6 месяцев. Обязательно тщательное мониторирование побочных эффектов терапии. При назначении цитостатиков мониторинг больных должен включать общий анализ крови еженедельно в течение первого месяца, затем один раз каждые 2–4 недели; при терапии Циклофосфаном требуется еженедельный анализ мочи на гематурию.
В случае выбора монотерапии ГКС начальная суточная доза преднизолона составляет 1 мг/кг идеального веса в сутки (максимум до 80 мг/сут). Через 4 недели проводится оценка переносимости такой терапии. Если произошло улучшение или стабилизация функциональных показателей, то в течение последующих 3 месяцев суточную дозу преднизолона уменьшают. При отсутствии ответа на стероиды добавляют азатиоприн [7].
Альтернативным подходом, сфокусированным на снижении избыточной депозиции матрикса в легких или ускорении распада коллагена, является антифибротическая терапия. К числу антифиброзных препаратов относятся D-пеницилламин, колхицин, интерферон гамма-1 b, пирфенидон.
Доказано повышение эффективности терапии при добавлении к противовоспалительным препаратам N-ацетилцистеина в дозе 600 мг 3 раза в сутки. В настоящее время ведущие эксперты при лечении ИЛФ отдают предпочтение схеме, включающей преднизолон, азатиоприн и N-ацетилцистеин [8].
Кроме медикаментозной терапии, как и при других заболеваниях легких, при развитии гипоксемии используется терапия кислородом. При развитии легочной гипертензии, кроме кислородотерапии, возможно использование вазодилататоров. Развитие инфекций трахеобронхиального дерева требуют использования антибактериальных и противогрибковых препаратов. Всем больным ИЛФ рекомендована регулярная вакцинация противогриппозными и антипневмококковыми вакцинами.
Другие идиопатические интерстициальные пневмонии (не-ИЛФ)
Неспецифическая интерстициальная пневмония (НИП) наряду с ИЛФ является одной из наиболее часто встречаемых форм ИИП. НИП может быть идиопатической, именно эта форма входит в группу ИИП. Однако морфологическая картина, соответствующая паттерну НИП, бывает и при поражении легких у больных с СЗСТ, гиперчувствительном пневмоните, радиационном пневмоните и т. д.
Клинические, лабораторные и функциональные показатели при НИП неспецифичны. Рентгенография грудной клетки чаще всего выявляет двусторонние изменения по типу «матового стекла» и ретикулярные изменения в нижних отделах легких.
Прогноз больных НИП более благоприятный, чем при ИЛФ. Клиническое течение и выживаемость больных зависят от выраженности легочного фиброза. Десятилетняя выживаемость при НИП составляет около 35%. Спонтанные случаи выздоровления без лечения при НИП неизвестны, терапия ГКС без или с добавлением цитостатиков приводит к улучшению или стабилизации приблизительно у 75% больных [9].
Криптогенная организующаяся пневмония
Синонимами криптогенной организующейся пневмонии (КОП) являются термины «облитерирующий бронхиолит с организующейся пневмонией» и «пролиферативный бронхиолит». КОП имеет четкие клинико-морфологические отличия от «изолированного» облитерирующего бронхиолита: наряду с поражением бронхиол наблюдается вовлечение в воспалительный процесс альвеол с наличием в их просвете организованного экссудата. КОП в большинстве случаев является идиопатическим, т. е. причина остается неустановленной. Среди установленных причин наибольше значение имеют СЗСТ (ревматоидный артрит и др.), осложнения лекарственной терапии (амиодарон, препараты золота и др.).
Заболевание чаще всего развивается у людей в возрасте 50–60 лет, мужчины и женщины болеют одинаково часто. КОП характеризуется острым или подострым течением, клиническая картина часто напоминает бактериальную пневмонию. Средняя продолжительность симптомов до момента постановки диагноза составляет 2–6 мес. Рутинные лабораторные тесты выявляют лейкоцитоз периферической крови (50%), повышение СОЭ и C-реактивного белка (70–80%).
Типичным рентгенологическим признаком КОП является наличие пятнистых, двусторонних (реже односторонних) плотных очагов консолидации субплевральной локализации. При КОП описана миграция легочных инфильтратов, чаще всего от нижних к верхним отделам. Дифференциальный диагноз КОП, кроме бактериальной пневмонии, проводят с хронической эозинофильной пневмонией, бронхоальвеолярным раком и лимфомой легких.
Спонтанное улучшение при КОП описано, но бывает редко. Терапия выбора при КОП — пероральные ГКС. Клиническое улучшение наступает уже через 1–3 суток от начала приема первой дозы, рентгенологические изменения обычно исчезают через несколько недель, общая длительность терапии ГКС составляет от 6 до 12 мес. При снижении дозы ГКС рецидивы заболевания возникают довольно часто, в такой ситуации вновь увеличивают дозу стероидов. Прогноз при КОП обычно благоприятный, большинство больных полностью излечивается при приеме ГКС. Однако в редких случаях наблюдается плохой ответ на стероиды и неуклонно прогрессирующее течение КОП. У таких больных рекомендовано использование цитостатиков [10].
Десквамативная интерстициальная пневмония
Десквамативная интерстициальная пневмония (ДИП) является довольно редким заболеванием из группы ИИП. Среди всех больных ДИП более 90% являлись курильщиками. Кроме того, описаны редкие случаи ДИП, ассоциированной с другими состояниями — СЗСТ, реакциями на лекарственные препараты, экспозицией к факторам внешней среды.
Клиническая картина заболевания типична для ИИП. Лабораторные, функциональные и рентгенологические показатели при ДИП не дают дополнительной информации.
При наличии сомнительной картины для исключения более агрессивных форм ИЗЛ рекомендовано проведение биопсии легких.
Отказ от курения является первым шагом лечения ДИП, так как показано, что данное мероприятие часто приводит к обратному развитию заболевания. Для большинства больных ДИП основным лечением является терапия преднизолоном в дозе 40–60 мг/сут. Начальная доза преднизолона обычно назначается на период 1–2 месяца, а затем дозу препарата постепенно снижают на протяжении 6–9 мес. На фоне терапии ГКС клиническое улучшение или стабилизация течения заболевания наблюдается приблизительно у двух третей больных ДИП. Значение цитостатиков при данной форме ИИП пока не ясно. 5- и 10-летняя выживаемость при ДИП составляет 95,2 и 69,6% соответственно [9].
Респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких
Респираторный бронхиолит, ассоциированный с интерстициальным заболеванием легких (РБ-ИЗЛ), — заболевание из группы ИИП, при котором респираторный бронхиолит сочетается с поражением альвеол и легочного интерстиция.
Данное заболевание встречается у курильщиков со стажем курения более 30 пачек/лет. Средний возраст больных колеблется от 30 до 40 лет. Клиническая картина и данные лабораторно-инструментального обследования типичны для ИИЛ.
Часто прекращение курения приводит к полному разрешению заболевания, в ряде случаев могут потребоваться небольшие дозы ГКС. Прогноз при РБ-ИЗЛ более благоприятный, чем при ИЛФ, но все-таки данное заболевание в ряде случаев может иметь неуклонно прогрессирующее течение и стать причиной смерти больных [11].
Лимфоцитарная интерстициальная пневмония
Лимфоцитарная интерстициальная пневмония (ЛИП) является одним из наиболее редко встречающихся заболеваний из группы ИИП. Как следует из названия, в основе заболевания лежит распространенная гомогенная лимфоцитарная инфильтрация легочного интерстиция. Морфологический диагноз ЛИП очень сложен, так как сходную гистологическую картину имеют некоторые заболевания, ассоциированные с массивной лимфоцитарной инфильтрацией ткани легких: псевдолимфома, первичная лимфома, лимфоматозный гранулематоз и др.
ЛИП встречается чаще всего у женщин, обычно в возрасте 40–60 лет. Большинство больных ЛИП — некурящие. Начало заболевания чаще всего незаметное, постепенное. Рентгенологическая картина ЛИП неспецифична.
Для постановки диагноза ЛИП во всех случаях требуется проведение открытой биопсии легких. Основу терапии ЛИП составляют ГКС. Дозы и длительность терапии приблизительно такие же, как и при других клеточных формах ИИП, например ДИП. На фоне противовоспалительной терапии улучшение или стабилизация заболевания отмечается у большинства больных (около 80%), хотя у небольшой группы их наблюдается медленное, но неуклонное прогрессирование заболевания. Кроме ГКС, у больных ЛИП применялись попытки терапии азатиоприном, циклофосфамидом, метотрексатом и циклоспорином [12].
Острая интерстициальная пневмония
Первые упоминания ОИП относятся к 1935 г., когда Hamman и Rich описали четырех больных с быстропрогрессирующей дыхательной недостаточностью, приведшей к смерти пациентов в течение 6 месяцев от начала болезни. На аутопсии был обнаружен выраженный распространенный фиброз легких [13]. Длительное время синдромом Хаммена–Рича назывались и заболевания с хроническим течением (в первую очередь ИЛФ), однако в настоящее время к синдрому Хаммена–Рича можно отнести только ОИП [14].
В современных руководствах ОИП рассматривается как заболевание, характеризующееся прогрессирующей дыхательной недостаточностью, приводящей в большинстве случаев к летальному исходу. Клиническая картина напоминает острый респираторный дистресс-синдром (ОРДС), однако при ОИП неизвестна причина заболевания и отсутствует вовлечение в процесс других систем организма (полиорганная недостаточность). В настоящее время в мировой литературе описано около 150 случаев ОИП, что связано не столько с редкостью заболевания, сколько со сложностью его диагностики [15].
Для ОИП характерно очень быстрое нарастание симптомов заболевания. Период от появления первых симптомов до обращения за медицинской помощью у большинства больных составляет не более 3 недель и очень редко превышает 2 месяца. Заболевание может развиться в любом возрасте и встречается одинаково часто у мужчин и женщин. Наиболее частыми симптомами ОИП являются непродуктивный кашель и диспноэ, лихорадка, миалгии, головная боль, слабость. При осмотре обращает на себя внимание тахипноэ, тахикардия, цианоз. При аускультации выслушивают крепитацию, реже — сухие свистящие хрипы.
Функциональные тесты неспецифичны и выявляют картину, характерную для других ИИП, однако полноценное функциональное исследование удается провести далеко не всегда. Характерным признаком ОИП является выраженная гипоксемия, часто рефрактерная к кислородотерапии, поэтому большинство больных, описанных в литературе, требовали проведения механической вентиляции легких.
Рентгенологическая картина при ОИП выявляет двусторонние пятнистые ретикулонодулярные тени, распространяющиеся практически на все легочные поля, за исключением реберно-диафрагмальных синусов, и плотные инфильтраты (консолидация). Типичными находками компьютерной томографии легких являются участки пониженной прозрачности паренхимы по типу «матового стекла», дилатация бронхов и нарушение легочной архитектоники. Изменения по типу «матового стекла» чаще всего имеют пятнистое распространение («географическая карта»).
Для морфологической верификации диагноза возможно проведение открытой или торакоскопической биопсии легких. Однако, к сожалению, из-за крайней тяжести больных с ОИП проведение данной диагностической процедуры чаще всего бывает невозможно. Все описанные в литературе морфологические изменения ОИП основаны на данных аутопсии или открытой биопсии легких, выполненной во время проведения больным ИВЛ.
Заболевание характеризуется фульминантным течением, прогноз плохой, летальность больных ОИП крайне высока и составляет, в среднем, 70% [16]. Дифференциальный диагноз ОИП чаще всего проводится с двусторонней бактериальной пневмонией или ОРДС. При ОРДС, как правило, известна причина (сепсис, травма, шок и т. д.); кроме того, ОРДС чаще всего бывает одной из составных частей полиорганной недостаточности.
Эффективной терапии ОИП в настоящее время не существует. Обязательными компонентами терапии ОИП являются кислородотерапия и респираторная поддержка.
Литература
- Шмелев Е. И. Дифференциальная диагностика интерстициальных болезней легких // Consilium medicum. 2003. T. 5. № 4. С. 15–19.
- Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. Пособие для врачей. Смоленск: МАКМАХ, 2010. 80 с.
- Илькович М. М. Интерстициальные болезни легких. В кн.: Заболевания органов дыхания. СПб, 1998. C. 109–318.
- Авдеев С. Н. Интерстициальные идиопатические пневмонии. В кн. Респираторная медицина. Под ред. А. Г. Чучалина. М.: «Гэотар», 2007. Т. 2. С. 217–250.
- American Thoracic Society/European Respiratory Society International Multidisciplinary Consensus Classification of the Idiopathic Interstitial Pneumonias // Am J Respir Crit Care Med. 2002. V. 165. P. 277–304.
- Johnson M. A., Kwan S. et al. Randomized controlled trial comparing prednisolone alone with cyclophosphamide and low dose prednisolone in combination in cryptogenic fibrosing alveolitis // Thorax. 1989. V. 44. P. 280–288.
- American Thoracic Society. Idiopathic Pulmonary Fibrosis: Diagnosis and Treatment. International Consensus Statement // Am J Respir Crit Care Med. 2000. V. 161. P. 646–664.
- Behr J., Maier K. et al. Antioxidative and clinical effects of high-dose N-acetylcysteine in fibrosing alveolitis. Adjunctive therapy to maintenance immunosuppression // Am J Respir Crit Care Med. 1997. V. 156. P. 1897–1901.
- Carrington C. B. Gaensler E. A. et al. Usual and desquamative interstitial pneumonia // Chest. 1976. V. 69. P. 261–263.
- Cordier J. F. Cryptogenic organising pneumonia // Eur Respir J. 2006. V. 28. P. 422–446.
- Epler G. R., Colby T. V. et al. Bronchiolitis obliterans organizing pneumonia // N Engl J Med. 1985. V. 312. P. 152–158.
- Cha S. I., Fesler M. B. et al. Lymphoid interstitial pneumonia: clinical features, associations and prognosis // Eur Respir J. 2006. V. 28. P. 364–369.
- Hamman L., Rich A. R. Fulminating diffuse interstitial fibrosis of the lungs // Trans Am Clin Climat Assoc. 1935. V. 51. P. 154–163.
- Olson J., Colby T. V., Elliott C. G. Hamman-Rich syndrome revisited // Mayo Clin Proc. 1990. V. 65. P. 1538–1548.
- Bonaccorsi A., Cancellieri A., Chilosi M., Trisolini R., Boaron M., Crimi N., Poletti V. Acute interstitial pneumonia: report of a series // Eur Respir J. 2003. V. 21. P. 187–191.
- Quefatieh A., Stone C. H. et al. Low hospital mortality in patients with acute interstitial pneumonia // Chest. 2003. V. 124. P. 554–559.
М. В. Вершинина, кандидат медицинских наук, доцент
ГБОУ ВПО ОмГМА Минздравсоцразвития России, Омск
www.lvrach.ru


Ваш комментарий