Миома матки
Миома матки (греч. mys, myos мышца + -ōma) — доброкачественная опухоль, развивающаяся из мышечной оболочки матки. По морфогенетическим признакам выделяют простые М.м. (контролируемые мышечные гиперплазии), пролиферирующие М.м. (истинные доброкачественные опухоли) и предсаркомы. На ранних стадиях опухоль располагается в толще мышечной оболочки матки, в последующем по мере роста формируются межмышечные, подбрюшинные или подслизистые узлы (рис. 1), реже — межсвязочные. В 80% случаев образуются множественные узлы М.м. Опухоль может поражать как тело, так и шейку матки. Миома матки диагностируется у 15—17% женщин в возрасте старше 30 лет. При профилактических гинекологических обследованиях опухоль впервые выявляют у 1—5% женщин.
Развитие М.м. происходит в периоды функциональной активности репродуктивной системы (пубертатном, детородном и климактерическом). У 2/3 больных детородного возраста развитие и рост опухоли наблюдаются на фоне гормональных соотношений, свойственных нормальному менструальному циклу. В переходных периодах (пубертатном и климактерическом), а также при дисфункции яичников в детородном возрасте ведущую роль в развитии М.м. приобретает дефицит прогестерона — гормона желтого тела. Содержание внутриклеточных рецепторов эстрогенов и прогестерона в узлах небольших размеров не изменено, но по мере роста опухоли и при появлении в ней дегенеративных изменений оно снижается. При М.м. характерны указания на искусственные аборты и малое число родов в анамнезе.
Клиническая картина зависит от возраста больной, локализации и стадии развития опухоли, сопутствующей гинекологической экстрагенитальной патологии. Основными признаками М.м. являются маточные кровотечения циклического или ациклического (при подслизистой М.м. или межмышечных узлах опухоли с центрипетальным ростом) характера, боли в низу живота и пояснице; реже отмечаются дизурические явления, запоры. При подслизистой М.м. могут возникать профузные маточные кровотечения. Величина и интенсивность менструальной кровопотери могут усиливаться при развитии некротических изменений в узлах опухоли, наличии внутреннего эндометриоза или патологии эндометрия. Трофические нарушения в узлах опухоли сопровождаются появлением локальных или разлитых болей в животе, симптомов раздражения брюшины, изменений в крови. Сходная симптоматика возникает при перекруте ножки подбрюшинного миоматозного узла. Ноющие, тянущие боли в животе, интенсивность которых не меняется на протяжении менструального цикла, характерны для больших и относительно медленно растущих опухолей. При подслизистой М.м. может произойти выворот матки с «рождением» узла опухоли.
При М.м. могут развиться железодефицитная анемия, расстройства водно-солевого и белкового обмена, гиповолемия. Репродуктивная функция у больных М.м. снижена. Особенности течения беременности и ведения беременных при миоме матки — см. Беременность.
Диагноз миомы матки обычно устанавливают в женской консультации на основании характерных жалоб, данных бимануального гинекологического исследования, при котором пальпируется увеличенная плотная матка с неровной узловатой поверхностью, и результатов ультразвукового сканирования матки (см. Ультразвуковая диагностика, в акушерстве и гинекологии). Ультразвуковое сканирование — наиболее информативный метод диагностики М.м., позволяющий следить за развитием опухоли в динамике. При подозрении на подслизистую М.м. или деформацию полости матки за счет центрипетального роста межмышечного узла выполняют гистероскопию и (или) метросальпингографию. При подготовке больной к операции или перед началом консервативного лечения необходима четкая ориентация в состоянии всех отделов репродуктивной системы: влагалищной части шейки матки (кольпоскопия), слизистой оболочки канала шейки и тела матки (раздельное диагностическое выскабливание слизистой оболочки канала шейки матки и тела матки), маточных труб и яичников (ультразвуковое исследование).
При относительно небольшой опухоли (размеры матки соответствуют таковым при сроке беременности 7—12 нед.) у женщин детородного возраста с нерегулярным менструальным циклом дифференциальную диагностику проводят с маточной беременностью; наиболее информативным методом исследования для установления беременности является ультразвуковое сканирование матки. Кроме того, независимо от возраста больных М.м. дифференцируют с опухолями и кистами яичника; при этом необходимо учитывать данные анамнеза, бимануального исследования, в сомнительных случаях решающее значение имеют ультразвуковое исследование и лапароскопия. Лапароскопическая картина при М.м. представлена на рис. 2.
Лечение. Больные М.м. должны находиться под диспансерным наблюдением гинеколога. Важное значение имеют выявление и лечение сопутствующих гинекологических и экстрагенитальных заболеваний, профилактика и лечение железодефицитной анемии, нормализация нарушенных гормональных соотношений. В процессе наблюдения уточняются форма и темп роста опухоли и выделяются контингенты больных,
подлежащих оперативному и консервативному лечению. Основными показаниями для плановой операции служат патологическая кровопотеря во время менструаций, приводящая к анемии; подслизистая М.м.; быстрый рост опухоли; значительные размеры опухоли, превышающие размеры матки в сроки 14—15 нед. беременности; трофические нарушения в узлах опухоли; сочетание М.м. с другими опухолями репродуктивной системы, внутренним эндометриозом, атипическими изменениями эндометрия. Картина острого живота, профузное маточное кровотечение, перекрут ножки подбрюшинного узла опухоли, «рождение» подслизистого узла являются показаниями для экстренного оперативного вмешательства. Объем операции (надвлагалищная ампутация матки, экстирпация матки с придатками) зависит от состояния шейки матки, эндометрия и яичников. У женщин в возрасте до 38 лет при подбрюшинном и межмышечном расположении узла (узлов) допустимы реконструктивно-пластические операции — вылущивание узлов.Консервативное лечение включает рациональный гигиенический режим, диету с большим количеством сырых овощей и фруктов, препараты, содержащие железо. С целью торможения роста опухоли применяют гестагены норстероидного ряда (норколут) в циклическом режиме: по 5 мг в день с 16-го по 25-й день менструального цикла в течение 3—6 мес. ежегодно; периодически электрофорез йодида калия на надлобковую область. При сочетании М.м. с начальными стадиями внутреннего эндометриоза и (или) гиперплазией эндометрия гормональные препараты назначают на 6—9 мес. с полугодовыми перерывами, иногда (женщинам старше 40 лет) дополнительно рекомендуют малые дозы андрогенов (например, тестостерон). Аналогичное лечение осуществляют и после реконструктивно-пластических операций. Диспансерное наблюдение должно продолжаться и после оперативного лечения (за исключением случаев полного удаления матки и придатков).
Прогноз при своевременной операции благоприятный.
В редких случаях из элементов опухоли (пролиферирующей М.м., предсаркомы) развивается саркома (см. Матка, опухоли). После реконструктивно-пластических операций возможны рецидивы. Если с момента выявления М.м. проводят консервативное лечение с назначением гормональных препаратов, то вероятность последующих оперативных вмешательств уменьшается примерно в 2 раза.Профилактика включает соблюдение рационального гигиенического режима, применение современных средств контрацепции с целью исключения искусственных абортов, нормализацию гормональных нарушений, адекватную терапию акушерских осложнений, гинекологических и экстрагенитальных заболеваний. Следует избегать чрезмерной инсоляции, в возрасте старше 40 лет исключить неадекватные температурные воздействия (сауна и др.)
Библиогр.: Вихляева Е.М. и Василевская Л.Н. Миома матки, М., 1981, библиогр.; Вихляева Е.М. и Паллади Г.А. Патогенез, клиника и лечение миомы матки, Кишинев, 1982, библиогр.; Паллади Г.А., Ткаченко В.Т. и Брежнева Н.В. Консервативная терапия больных миомой матки, Кишинев, 1986, библиогр.
| Иллюстрации по статье: | ||||
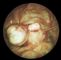 Рис. 2. Лапароскопическая |  Рис. 1. Схема развития по |
|||

Ваш комментарий