Лейкоплакия
Лейкоплакия (leucoplakia; греч. leukos белый + plax, plakos пластинка; синоним лейкоплазия) — поражение слизистых оболочек, характеризующееся ороговением покровного эпителия разной степени выраженности. Относится к предопухолевым заболеваниям. Локализуется на слизистой оболочке нижней губы, угла рта, дна полости рта, языка, щек (в двух последних случаях чаще располагается по линии смыкания зубов), на вульве, клиторе, во влагалище, шейке матки, реже в области головки полового члена и препуциального Мешка, в окружности заднепроходного отверстия. Встречается обычно в возрасте около 30 лет.
Этиология окончательно не выяснена. Большинство исследователей рассматривают Л. как реакцию на различные экзогенные и эндогенные факторы. К первым относится травмирование слизистых оболочек, например некачественными зубными протезами, разрушенными коронками зубов, раздражение их при курении, чрезмерном употреблении алкоголя. Среди эндогенных причин одно из первых мест занимает патология желудочно-кишечного тракта, нарушение обмена витамина А. Лейкоплакию женских половых органов связывают с инволюционной атрофией слизистой оболочки. Л. может быть симптомом таких хронических воспалительных процессов как сифилис, туберкулез, микозы. В развитии Л. имеет также значение наследственная предрасположенность.
В зависимости от особенностей клинического течения и морфологической картины выделяют простую, или плоскую, и веррукозную (лейкокератоз) формы Л., а также лейкоплакию курильщиков Таппайнера. Очага простой Л. имеют вид тонкой пленки серовато-белого цвета (рис. 1), плотны на ощупь, размер их до 2—3 см в диаметре. Гистологически отмечается утолщение многослойного плоского эпителия за счет разрастания базального и зернистого слоев, явления паракератоза, гиперкератоза и акантоза (см. Кожа). Веррукозная Л. представляет собой молочно-белые, резко ограниченные бляшки с шероховатой поверхностью (бляшечная форма) или бугристые (узелковые) разрастания серо-белого цвета, возвышающиеся на 2—3 мм над окружающей их измененной слизистой оболочкой (бородавчатая форма). Гистологически при веррукозной Л. отмечаются пролиферация и расширение базального слоя, беспорядочность расположения эпителиальных клеток с явлениями атипии, субэпителиально — лимфоцитарная, реже плазмоклеточная инфильтрация. При простой и веррукозной Л. может возникать изъязвление — эрозивная форма (рис. 2). При бородавчатой и эрозивной формах примерно в 20—25% случаев наблюдается малигнизация процесса.
Лейкоплакия курильщиков Таппайнера проявляется нерезко выраженным паракератозом слизистой оболочки твердого, иногда мягкого неба. Слизистая оболочка несколько уплотнена, серовато-белого цвета; на ее фоне хорошо видны зияющие устья выводных протоков малых слюнных желез, имеющие вид красноватых точек.
Диагноз устанавливают на основании данных осмотра и результатов гистологического исследования. Ранними признаками малигнизации Л. являются исчезновение гликогена и прогрессирующее уменьшение содержания РНК в очаге. Дифференциальный диагноз проводят с лишаем красным плоским, красной волчанкой, гиперкератотическим невусом (см. Кожа), некоторыми формами кандидоза; очаги простой Л. дифференцируют с участками физиологического ороговения слизистой оболочки полости рта в местах хронической травмы. Дифференциальный диагноз Л. половых органов проводят с краурозом вульвы, полового члена (см. Половой член), а также твердым шанкром и сифилитическими папулами (см. Сифилис).
Лечение, в первую очередь, направлено на устранение факторов, способствующих развитию Л. Непременное условие лечения Л. — прекращение курения. Показаны препараты витамина А внутрь и местно в виде аппликаций.
Одновременно участки поражения смазывают 10% раствором тетрабората натрия (буры) в глицерине или каротолине. При веррукозной Л. участки, подвергающиеся механическому воздействию, иссекают. Широкое применение получили электрокоагуляция (см. Электрохирургия) и криодеструкция (см. Криохирургия). Больные Л. должны находиться под диспансерным наблюдением у специалистов соответствующего профиля (гинеколога, стоматолога или онколога).
Прогноз при отсутствии малигнизации благоприятный. Профилактика включает устранение травмирующих факторов, исключение курения, злоупотребления алкоголем, своевременное лечение заболеваний желудочно-кишечного тракта, гиповитаминоза. См. также Предопухолевые заболевания.
| Иллюстрации по статье: | ||||
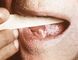 Рис. 1. Очаг поражения в | 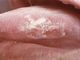 Рис. 2. Очаги поражения н |
|||

Комментарии
???????? 2015.01.17 19:18
Смотреть все комментарии - 1
Ваш комментарий