Современные алгоритмы антибактериальной терапии острой пневмонии у детей
- При доминировании грамположительных кокков - необходимо использовать парентеральные препараты пенициллинов или цефалоспоринов 1-го (цефазолин) или 2-го поколения (цефуроксим, цефокситин).
- Если отмечается высокий уровень колонизации слизистых оболочек грамотрицательными бактериями - показано назначение цефалоспоринов 3-го поколения (цефотаксим, цефтриаксон, цефтазидим) или показано дополнительное назначение аминогликозидов.
- При клинических признаках атипичного течения острой пневмонии показаны макролиды (азитромицин, кларитромицин, мидекамицин, рокситромицин).
Алгоритм (или протокол) оптимального лечения осложненной амбулаторной (внебольничной) острой пневмонии у детей может быть представлен следующим образом [5,6].
Стартовую терапию составляют парентерально назначаемые цефалоспорины 3-го поколения (цефотаксим, цефтриаксон, цефтазидим и др.).
Оценка терапевтического эффекта проводится на 2-3 сутки лечения, и если сделан вывод, что указанная терапия адекватна и эффективна, то ее продолжают до нормализации клинико-рентгенологических и лабораторных признаков заболевания. Отсутствие положительной динамики через 72 часа от начала антибактериальной терапии указывает на необходимость коррекции схемы лечения с учетом результатов микробиологического мониторинга за микрофлорой зева:
- При доминировании грамположительных кокков, возможно метициллинрезистентных стафилококков или энтерококков, - необходимо использовать парентеральные препараты цефалоспоринов 4-го поколения (цефепим), так как цефалоспорины 3-го поколения имеют невысокую активность против грамположительной флоры. Кроме того, таким больным показаны карбапенемы (тиенам, меронем) или рифампицин.
- Если отмечается высокий уровень колонизации слизистых оболочек полирезистентными грамотрицательными бактериями - показано парентеральное назначение цефалоспоринов 3-го поколения (цефотаксим, цефтриаксон, цефтазидим) с дополнительным назначением аминогликозидов.
- При обнаружении грибов - к цефалоспоринам 3-го поколения добавляют энтерально флуконазол. Здесь необходимо подчеркнуть, что флуконазол рекомендуется не случайно, поскольку доказано, что комбинация антибиотиков с нистатином неэффективна. Однако, к сожалению, ее продолжают использовать и до настоящего времени. Отсутствуют доказательства и клинической эффективности нистатина при кандидозе у пациентов без иммунодефцита. Поэтому экономические затраты на приобретение этого препарата не обоснованы.
- Госпитальными полирезистентными штаммами грамотрицательных бактерий, поэтому лечение следует продолжить фторхинолонами (ципрофлоксацин и др.).
- Грамположительными полирезистентными штаммами микроорганизмов, для лечения которых показан ванкомицин внутривенно (по 20-40 мг/кг в сутки в 2-4 приема), к которому высокочувствительны грамположительные бактерии.
- Атипичными внутриклеточными микроорганизмами (микоплазмы, легионеллы и др.), для лечения которых показаны макролиды (азитромицин, кларитромицин, мидекамицин, рокситромицин).
Принимая во внимание возрастные особенности этиологии и клинического течения острых пневмоний у детей, а также особенности применения антибактериальных препаратов, при назначении схем лечения необходимо учитывать возраст больных, как это предлагают В.К. Таточенко и соавт. (2000). В частности, лечение детей первых 6 мес. жизни при типичных формах проводится, как правило, в условиях стационара с использованием парентерального введения антибиотиков.
При типичных пневмониях назначают амоксициллин/клавуланат, ампициллин/сульбактам парентерально. Альтернативными антибиотиками являются цефалоспорины II и III поколений или цефазолин в комбинации с аминогликозидами. Препаратами выбора при атипичных формах являются современные макролиды (табл.6).
При анаэробной инфекции эффективны ингибиторозащищенные пенициллины, линкомицин, клиндамицин, метронидазол, карбапенемы (меропенем разрешен к применению у детей в возрасте от 3 мес.), при пневмоцистной инфекции - ко-тримоксазол. У детей в возрасте от 6 мес. до 6 лет лечение нетяжелых, неосложненных пневмоний проводится амбулаторно с назначением пероральных препаратов. Антибиотиками первого выбора являются амоксициллин и макролиды, альтернативными - амоксициллин/клавуланат, цефуроксим. Детям со склонностью к аллергическим реакциям предпочтительно назначать современные макролиды.
У детей в возрасте от 6 до 15 лет неосложненные пневмонии лечатся в основном на дому с использованием пероральных препаратов. При типичной форме показаны амоксициллин, современные макролиды и др. При атипичной пневмонии лечение целесообразно начинать с макролидов. Нозокомиальные пневмонии. В педиатрическом стационаре прослеживается достаточно четкая зависимость вида возбудителя и его чувствительности от предшествующей терапии. Замена на альтернативный препарат проводится на основании бактериологических данных или эмпирически при отсутствии эффекта от препарата первого выбора в течение 36-48 ч. При осложненном течении острой пневмонии обязательно внутривенное введение препаратов [13].
В избранных случаях при инфекциях, вызванных грамотрицательной микрофлорой, и при отсутствии альтернативы могут быть использованы препараты из группы фторхинолонов (ципрофлоксацин). При анаэробном характере инфекции применяются ингибиторозащищенные пенициллины, метронидазол, линкозамиды, карбапенемы. При грибковой этиологии назначают противогрибковые препараты (табл.7). Вентиляционные пневмонии. При ранних ВАП (без предшествующей антибиотикотерапии) назначают ингибиторозащищенные пенициллины (амоксициллин/клавуланат, ампициллин/сульбактам, тикарциллин/клавуланат) или цефуроксим. Цефалоспорины III поколения и аминогликозиды являются альтернативными препаратами. При выборе антибиотика учитывается предшествующая терапия.
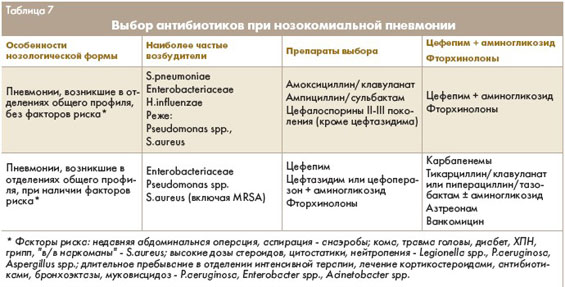
Если проведение ИВЛ начато с 3-4-х суток пребывания в стационаре, выбор антибиотика определяется алгоритмом его назначения при нозокомиальных пневмониях. При поздних ВАП назначают ингибиторозащищенные антисинегнойные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) или цефалоспорины III-IV поколений с антисинегнойной активностью (цефтазидим, цефоперазон, цефепим) с аминогликозидами (нетилмицин, амикацин). Альтернативными препаратами являются карбапенемы (имипенем, меропенем).
Пневмонии детей с иммунодефицитом. Данная группа больных требует обеспечения гнотобиологических условий на пике иммунодепрессии, а также проведения профилактической антибактериальной терапии [16]. Кроме того, целесообразен постоянный мониторинг микрофлоры, который позволяет проводить этиотропное лечение.
Для эмпирической терапии у детей с бактериальной природой пневмонии используют цефалоспорины III-IV поколений или ванкомицин в сочетании с аминогликозидами (нетилмицин, амикацин). При пневмоцистной этиологии пневмонии применяется ко-тримоксазол в высоких дозах, при грибковой инфекции - противогрибковые препараты (флуконазол, амфотерицин В), герпетической инфекции - ацикловир, при цитомегаловирусной инфекции - ганцикловир. Длительность терапии составляет не менее 3 недель, при протозойной и грибковой пневмониях - 4-6 недель и более. Особенности антибактериальной терапии пневмонии после идентификации возбудителя. После идентификации возбудителя острой пневмонии проводят коррекцию антибактериальной терапии, назначая препараты, к которым он наиболее чувствителен. Для лечения пневмококковых пневмоний препаратами выбора являются пенициллины, при неосложненных формах - оральные, в средних дозах (50 000 ед/кг/сут), цефалоспорины 1-2-го поколений. Пневмонии, вызванные умеренно резистентным пневмококком, требуют повышения дозы пенициллина или применения амоксициллин/клавуланата, в случае полной устойчивости препаратом выбора является ванкомицин.
При стафилококковых пневмониях используются устойчивые к лактамазе антибиотики (оксациллин, цефазолин, лучше в комбинации с аминогликозидами, линкомицин). При выделении метициллин-резистентного стафилококка (МРЗС) вводят ванкомицин. Стрептококковые пневмонии являются показанием для назначения пенициллинов (препараты выбора), в начале лечения их вводят парентерально. При пневмониях, вызванных Haemophilus influenzae типа b, препаратами выбора являются амоксициллин/клавуланат, альтернатива - цефалоспорины 2-3-го поколения (цефуроксим, цефтриаксон), а также макролиды и рифампицин.
При пневмониях, вызванных Mycoplasma pneumoniae, препаратами первого выбора являются макролиды (азитромицин, сумамед), у детей старше 8 лет - также доксициклин. Макролиды дают 7-10 дней, хотя и при этом не достигается полного освобождения от возбудителя [4].
Хламидийные пневмонии являются показанием для назначения препаратов выбора - макролидов, курс лечения - 7-10 дней (азитромицином - 1-3 дня). Хламидии чувствительны и к ко-тримоксазолу. При конъюнктивите закладывают за веки мазь с эритромицином или тетрациклином. Обязательно проведение лечения хламидиоза у матери и отца [4].
Для лечения пневмонии, вызванной Chlamidophila psittaci (возбудитель орнитоза), как и при других хламидиозах, эффективны макролиды и тетрациклины. Ведущее место в лечении пневмоний, вызванных кишечной флорой, занимает внутривенное введение "защищенных" пенициллинов (амоксициллин/клавуланат), цефалоспоринов 3-го поколения, аминогликозидов, карбапенемов, в крайне тяжелых случаях - фторхинолонов. При псевдомонадной этиологии препараты выбора - цефтазидим и цефоперазон, в том числе в комбинации с аминогликозидами, а также уреидопенициллины, лучше "защищенные" - тикарциллин/клавуланат, которые активны и в отношении другой грамотрицательной флоры. При легионеллезной пневмонии эффективны макролиды, имипенем, рифампицин, ко-тримоксазол, фторхинолоны. Эритромицин вводят первоначально в/в, затем внутрь, общая длительность лечения - 2 нед.
Препаратом выбора при пневмоцистной пневмонии является ко-тримоксазол в дозе 20 мг/кг/сут триметоприма. Менее активен тинидазол (метронидазол). Обычно необходима длительная (10 дней и более) оксигенотерапия. Иммуносупрессоры отменяют. Больным с ВИЧ-инфекцией профилактически вводят ко-тримоксазол в дозе 6 мг/кг/сут триметоприма.
При цитомегаловирусной пневмонии препарат выбора - ганцикловир, его вводят внутривенно в дозе 10 мг/кг/сут (2 введения) 14-21 день, один или в комбинации со специфическим иммуноглобулином (цитотект) в/в капельно (20 кап-1 мл/мин) по 50 Ед/кг на 1 введение. Используется и фоскарнет в/в по 180 мг/кг/сут (2-3 введения) 2-3 нед., затем поддерживающая доза 90-120 мг/д (1 введение). Для профилактики цитомегаловирусной пневмонии применяют либо ганцикловир в дозе 5 мг/кг/сут, либо ацикловир внутрь по 800 мг/сут в течение 5-7 нед., а также цитотект по 50 Ед/кг на 1 введение каждые 2-3 нед. - не менее 6 доз (на весь период иммуносупрессии). В тех случаях, когда пневмония развивается на фоне тяжелого гриппа, показано внутривенное введение иммуноглобулина. При PC-вирусной пневмонии в США используют аэрозоли рибавирина, но его эффективность ставится под сомнение, особенно ввиду свойственных ему побочных явлений (бронхоспазм). Возможно применение моноклональных антител к F-протеину PC-вируса. Применение антибиотиков оправдано присоединением бактериальной инфекции.
При анаэробных пневмониях лечение наиболее эффективно в ранней фазе - до формирования абсцесса или эмпиемы. Большинство анаэробов чувствительны к пенициллину, но бактероиды (особенно B. fragilis), выделяющие лактамазу, обычно к нему устойчивы. Предпочтение поэтому следует отдавать амоксициллин/клавуланату. Эффект наблюдается и при использовании клиндамицина или аминогликозидов в сочетании с тинидазолом (или метронидазолом). Лечение сформированного абсцесса также проводят амоксициллин/клавуланатом; пенициллин следует использовать в комбинации с препаратами, к которым чувствительна аэробная и анаэробная флора. При рефрактерности проводят катетеризацию по Мональди с введением препаратов в полость абсцесса; к хирургическому лечению прибегать обычно не приходится.
Литература
1. Бачинская Е.Н. Возбудители внебольничных пневмоний на пороге нового тысячелетия//Антибиотики и химиотерапия.-2000.-Т.45, №11.- С.21-28.
2. Гельфанд Б.Р., Гологорский В.А., Белоцерковский Б.З. и др. Нозокомиальная пневмония, связанная с искусственной вентиляцией легких (НПивл) у хирургических больных.- М., 2000.
3. Лыкова Е.Л., Боковой А.Г., Бондаренко В.М. и др. Спектр пневмотропных возбудителей при острых бронхитах и пневмониях у детей//Антибиотики и химиотерапия.-2000.-Т.45, №9.- С.13-19.
4. Майданник В.Г. Современные макролиды (Фармакодинамика, фармакокинетика и клиническое применение).- К.: Инфоцентр, 2002.- 287 с.
5. Майданник В.Г. Клинические рекомендации по диагностике и лечению острой пневмонии у детей.- К.: Знання України, 2002.- 106 с.
6. Майданник В.Г. Особливості та алгоритми антибактеріальної терапії гострої пневмонії у дітей//Педіатр., акуш. та гінекол.- 2002.-№3.-С.24-29.
7. Майданник В.Г. Розробка та впровадження клінічних рекомендацій як основа сучасної діагностики та реабілітації найбільш поширених захворювань у дітей//Педіатр., акуш. та гінекол.- 2003.-№1.-С.8-12.
8. Практическая пульмонология детского возраста (Справочник)//Под ред.В.К.Таточенко.-М., 2001.- 268 с.
9. Самсыгина Г.А., Охлопкова К.А., Суслова О.В. Этиология внебольничных бронхитов и пневмоний у детей раннего возраста как основа выбора антибактериальной терапии//Антибиотики и химиотерапия.-2000.-Т.45, №11.- С.29-30.
10. Таточенко В.К., Катосова Л.К. Антибактериальная терапия острых пневмоний//Рос.вестн. перинатол. и педитрии.-1997.-Т.42, №5.- С.49-55.
11. Таточенко В.К., Федоров А.М. Алгоритмы антибактериального лечения внебольничной пневмонии у детей//Детский доктор.-2000.-№2.- С.14-17.
12. Таточенко В.К., Середа Е.В., Федоров А.М. и др. Антибактериальная терапия пневмоний у детей//Антибиотики и химиотерапия.-2000.-Т.45, №5.- С.33-39.
13. Таточенко В.К., Середа Е.В., Федоров А.М. и др. Антибактериальная терапия пневмонии у детей//Клин. микробиол. и антимикробная химиотер.-2000.-Т.2, №1.- С.77-87.
14. Чеботарева В.Д. Течение пневмонии у детей раннего возраста при комплексном лечении с применением антибиотиков: Автореф.дис. канд.мед.наук.- К., 1955.- 15 с.
15. Crowe H.M., Quintiliani R. Antibiotic formulary selection//Antomicrob.Ther.-1995.-Vol.79.-P.463-476.
16. Cunha B.A. The antibiotic treatment of community-aquired, atypical, and nosocomial pneumonias//Med.Clin.North Am.- 1995.-Vol.70, N3.-P.581-597.
Medicus Amicus 2003, #3, #4, #5


Ваш комментарий