Терапия-Тахикардии с широкими комплексами
Тахикардии с широкими комплексами
Г. Боттерон, Дж. Смитт
URL
Список сокращений:
СКФ - скорость клубочковой фильтрации
ХПН - хроническая почечная недостаточность
Т1/2 - период полувыведения препарата
Тахикардии с широкими комплексами могут быть желудочковыми и предсердными. Для выбора лечения чрезвычайно важно установить вид тахикардии. Сделать это помогают данные анамнеза и ЭКГ.
Пароксизмальные наджелудочковые
тахикардии
Широкие комплексы QRS могут быть вызваны
блокадой одной из ножек пучка Гиса: блокада бывает постоянной
(тогда она имеется и на фоне синусового ритма) либо возникает
на фоне тахикардии (аберрантное проведение).
Синдром WPW
При синдроме WPW возможны следующие тахикардии
с широкими комплексами: ортодромная тахикардия с аберрантным проведением
и антодромная тахикардия, мерцательная аритмия и трепетание предсердий
(реже всего). Мерцательная аритмия – самый опасный вид
аритмии, поскольку может при синдроме WPW перейти в фибрилляцию
желудочков: скорость проведения по дополнительному пути существенно
выше, чем через АВ-узел. ЭКГ: отсутствие зубцов P, беспорядочные
колебания изолинии, ритм “неправильно неправильный”, ЧСС – 180
- 300 мин-1, импульсы проводятся на желудочки то через АВ-узел,
то – полностью или частично – через дополнительный путь проведения,
поэтому конфигурация комплексов QRS постоянно меняется. Средства,
замедляющие АВ-проведение (аденозин, антагонисты кальция, сердечные
гликозиды, противопоказаны, поскольку они могут улучшить проведение
по дополнительному пути и вызвать парадоксальное увеличение ЧСС
с переходом мерцательной аритмии в фибрилляцию желудочков. При
нарушениях гемодинамики показана экстренная электрическая кардиоверсия.
Если же больной хорошо переносит пароксизм, то вводят антиаритмические
средства класса Ia, Ic или III (см. табл): они, с одной стороны,
удлиняют рефрактерный период дополнительного пути проведения и
замедляют ЧСС, а с другой – восстанавливают синусовый ритм.
Ускоренный идиовентрикулярный
ритм
Ускоренный идиовентрикулярный ритм обусловлен
наличием очага повышенного автоматизма в волокнах Пуркинье или
в миокарде желудочков. Причины: инфаркт миокарда (чаще нижний),
побочное действие лекарственных средств (в том числе гликозидная
интоксикация), миокардиты. ЭКГ: правильный или неправильный ритм
с широкими комплексами QRS (>0,12 с), ЧСС – 60 - 110 мин-1
(рис. 1). При достаточно высокой частоте может полностью подавить
синусовый ритм. Иногда имеются захваченные (узкие) и сливные желудочковые
комплексы. Зубцов P либо нет, либо они инвертированные (из-за
ретроградного проведения импульса на предсердия), либо имеется
АВ-диссоциация. Лечебная обычно не требуется. Аритмия проходит,
как только частота синусового ритма достигает частоты идиовентрикулярного
ритма. Если имеются нарушения гемодинамики (из-за нарушения координации
сокращения предсердий и желудочков), внутривенно вводят атропин
или изопреналин или проводят учащающую предсердную ЭКС.
Рис 1. Ускоренный идивентрикулярный ритм (из кн. "Кардиология в таблицах и схемах", Практика,96).
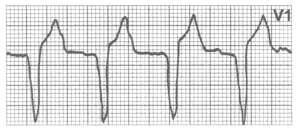
Рис 2. Желудочковая тахикардия (из кн. "Кардиология в таблицах и схемах", Практика,96).
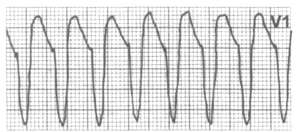
Рис 3. Фибрилляция желудочков (из кн. "Кардиология в таблицах и схемах", Практика,96).
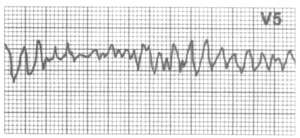
Рис 4. Пируэтная тахикардия (из кн. "Кардиология в таблицах и схемах", Практика,96).
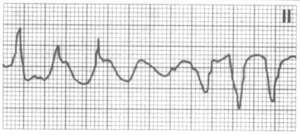
Таблица. Отдельные антиаритмические средства: фармакокинетика и дозы
| Препарат | T1/2, ч | ||||
| Норма | ХПН (СКФ < 10 мл/мин) | Выведение | Обычные дозы для приема внутрь | Обычные дозы для внутривенного введения | |
| Ia | |||||
| Прокаинамид | 3 (для N- ацетилпро- аинамида — к 6—8 ч) | до 70 | Почки, печень | 2—4 г/сут в несколько приемов | Насыщающая: 17 мг/кг струйно медленно, дробными дозами, максимальная скорость — 50 мг/мин. Поддерживающая: инфузия со скоро- стью 2—5 мг/мин |
| Ib | |||||
| Лидокаин | 1—2 | 1—3 | Печень, почки | – | Насыщающая: 1 мг/кг струйно в течение2—3 мин, затем 0,5 мг/кг каждые 8—10 мин (до 3 мг/кг). Поддерживающая: инфузия со скоростью 1—4 мг/мин |
| Iс | |||||
| Пропафенон | 2—10(а) | – | Печень(б) | 150 — 300 мг каждые 8 ч | - |
| III | |||||
| Амиодарон | 18—60 сут | – | Печень | Насыщающая: 800—1600 мг/сут(в) Поддерживающая: 200—400 мг/сут | Насыщающая: 150 мг струйно в течение10 мин, затем инфузия со скоростью 1 мг/мин в течение 6 ч, затем инфузия со скоростью 0,5 мг/мин в течение 1—14 сут |
| Бретилия тозилат | 4—17 | 24—36 | Почки, печень | – | Насыщающая: 5—10 мг/кг струйно в течение 1 мин, при необходимости — повторно (до 30 мг/кг). Поддерживающая: 1—3 мг/мин |
| Соталол | 12 | 36 | Почки, печень | 80—240 мг каждые 12 ч | – |
| (а)
У 10% людей длительность действия существенно больше (Т1/2
-—10—32 ч). (б) Активные метаболиты выводятся почками. (в) В насыщающей дозе амиодарон принимают в течение 5—14 сут. |
|||||
Желудочковая тахикардия
Желудочковую тахикардию относят к угрожающим
жизни аритмиям, из них она самая частая. Важно уметь быстро распознавать
и купировать желудочковую тахикардию. По определению, желудочковая
тахикардия — это три и больше желудочковых комплекса подряд, следующих
с частотой 100—250 мин–1. Если пароксизм длится больше 30 с,
говорят об устойчивой желудочковой тахикардии, если меньше
— о неустойчивой. ЭКГ: обычно правильный ритм, комплексы QRS >
0,12 с (обычно > 0,14 с), зубцы T дискордантны комплексу QRS
(рис. 2). Если комплексы QRS имеют одинаковую конфигурацию, то
это мономорфная желудочковая тахикардия, а если разную — полиморфная.
Причины: самая частая — ИБС (в том числе инфаркт миокарда), реже
— идиопатическая дилатационная кардиомиопатия и гипертрофическая
кардиомиопатия, инфильтративные (амилоидоз, саркоидоз) и инфекционные
поражения миокарда (вирусный миокардит, болезнь Чагаса1, лаймская
болезнь), СКВ, ревматоидный артрит, аритмогенная дисплазия правого
желудочка, оперированная тетрада Фалло и другие оперированные
врожденные пороки сердца, злокачественные новообразования сердца
(первичные и метастатические). Описаны и случаи желудочковой тахикардии
у здоровых в остальном людей.
а. Жалобы: сердцебиение, дурнота, одышка, стенокардия,
обмороки. При относительно низкой ЧСС, если больной лежит и у
него нет сердечной недостаточности, жалоб может и не быть. В отсутствие
лечения желудочковая тахикардия может перейти в фибрилляцию желудочков.
б. Дифференциальная диагностика наджелудочковой
тахикардии с аберрантным проведением и желудочковой тахикардии
очень существенна для выбора лечения. Электрокардиографические
признаки желудочковой тахикардии: 1) АВ-диссоциация, 2) наличие
захваченных и сливных желудочковых комплексов, 3) ни в одном из
грудных отведений (V1—V6) нет комплексов типа RS, 4) время от
начала зубца R до вершины зубца S > 100 мс хотя бы в одном
из грудных отведений, 5) если комплексы QRS выглядят как при блокаде
правой ножки пучка Гиса, то в V1 — монофазный или двухфазный комплекс
QRS и в V6 — отношение амплитуды зубцов R/S < 1 или имеется
зубец Q, а если как при блокаде левой ножки пучка Гиса, то в V1
и V2 ширина зубца R > 30 мс, расстояние от начала комплекса
QRS до вершины зубца S > 60 мс либо зазубрина на нисходящем
колене зубца S и в V6 имеется зубец Q. Разработан диагностический
алгоритм применения всех этих признаков, чувствительность его
для диагностики желудочковой тахикардии — 99%, а специфичность
— 96% (Circulation 83:1649, 1991).
в. Купирование пароксизмов. При нарушениях гемодинамики
(в том числе при выраженной ишемии миокарда) показана экстренная
электрическая кардиоверсия. Если же больной хорошо переносит пароксизм,
то проводят медикаментозную кардиоверсию: внутривенно вводят прокаинамид,
лидокаин, бретилий или амиодарон. При рецидивирующей желудочковой
тахикардии без пульса и фибрилляции желудочков ввнутривенное введение
амиодарона в ходе сердечно-легочной реанимации столь же эффективно,
сколь и бретилия, причем в дальнейшем у больных, которым вводили
амиодарон, артериальная гипотония была не столь выраженной, как
после бретилия (Circulation 92:3255, 1995). При повторных пароксизмах
проводят длительную внутривенно инфузию перечисленных препаратов
(см. таблицу). Средства для предупреждения пароксизмов подбирают,
основываясь на результатах холтеровского мониторинга ЭКГ, электрофизиологического
исследования сердца и нагрузочных проб.
Фибрилляция желудочков
Любые состояния, ведущие к неоднородным
изменениям рефрактерности в разных участках желудочков, могут
вызвать фибрилляцию желудочков. По желудочкам одновременно распространяется
много волн возбуждения, систола желудочков становится невозможной,
и наступает смерть. ЭКГ: вместо комплексов QRS и зубцов T — беспорядочные
крупно- или мелковолновые колебания изолинии с частотой 250—400
мин–1 (рис. 3). Основной способ лечения — дефибрилляция, в случае
ее успеха начинают внутривенно введение антиаритмических средств,
пытаются устранить причину аритмии и решают, как предотвратить
ее повторение. Если фибрилляция желудочков произошла в первые
72 ч инфаркта миокарда, то риск повторной фибрилляции невелик
и антиаритмической терапии не требуется. Если же причину фибрилляции
желудочков установить не удалось или ее невозможно устранить,
то назначают антиаритмическую терапию (например, постоянный прием
амиодарона или соталола) или имплантируют дефибриллятор.
Пируэтная тахикардия
Пируэтная тахикардия (torsades de pointes)
— это полиморфная желудочковая тахикардия с неправильным ритмом,
для нее характерно синусоидальное колебание амплитуды комплексов
QRS: группы из двух и более желудочковых комплексов с одним направлением
сменяются группами комплексов с противоположным направлением (рис.
4). Желудочковая тахикардия, вероятно, запускается ранними последеполяризациями
желудочков (колебаниями потенциала в фазу плато потенциала действия).
Пируэтная тахикардия наблюдается при удлинении интервала QT, которое
в свою очередь бывает врожденным (синдромы Романо—Уорда и Ервела—Ланге-Нильсена2)
и приобретенным (электролитные нарушения, побочное действие лекарственных
средств). Для более точной оценки риска пируэтной тахикардии измеряют
QTc — корригированный интервал QT, он равен QT/чRR (длительность
интервалов выражена в секундах), в норме QTc < 0,46 у мужчин
и < 0,47 у женщин. Пароксизмы обычно кратковременны (соответственно,
и гемодинамические нарушения при них носят преходящий характер),
однако имеется риск их перехода в фибрилляцию желудочков. ЭКГ:
удлинение интервала QT, пароксизму часто предшествует чередование
длинных и коротких интервалов RR. Во время пароксизмов желудочковые
комплексы периодически меняют направление на 180°, ЧСС — 150—250
мин–1. При устойчивом пароксизме показана экстренная электрическая
кардиоверсия, но вскоре после нее пароксизмы обычно возобновляются.
Для их предупреждения отменяют все препараты, удлиняющие интервал
QT3, устраняют электролитные нарушения. Средство выбора при лекарственной
пируэтной тахикардии — сульфат магния, 1—2 г внутривенно струйно,
при необходимости повторно (до общей дозы 4—6 г). Устранить чередование
длинных и коротких интервалов RR можно, доведя ЧСС до 90—120 мин–1
с помощью изопреналина или
электрокардиостимуляции. При врожденном удлинении интервала QT
назначают бета-адреноблокаторы. Все антиаритмические средства
классов Ia, Ic и III, кроме амиодарона, противопоказаны. Многим
больным, у которых причину пируэтной тахикардии устранить не удается,
сейчас имплантируют дефибрилляторы.
Примечания (от редакции):
1. – Болезнь Чагаса - острый трипаносомный миокардит.
Распространен в Центральной и Южной Америке.
2. – Врожденное удлинение интервала QT. Синдром
Романо—Уорда: аутосомно-доминантное наследование, отсутствует
нарушение слуха. Синдром Ервела—Ланге-Нильсена: аутосомно-рецессивное
наследование, нейросенсорная глухота.
3. – Лекарственные средства, удлиняющие интервал
QT: хинидин, прокаинамид, дизопирамид, амиодарон, соталол, фенотиазины,
трициклические антидепрессанты, литий.
