ОТОРИНОЛЯРИНГОЛОГИЯ-Ревматологические аспекты острого стрептококкового тонзиллита и современные подходы к его антибактериальной терапии
Ревматологические аспекты острого стрептококкового тонзиллита и современные подходы к его антибактериальной терапии
Б.С. Белов, В.А. Насонова, Т.П. Гришаева
Институт ревматологии РАМН, Москва
URL
Введение
Острый
тонзиллит
(ангина) – заболевание, которое характеризуется
острым воспалением одного или нескольких лимфоидных образований
глоточного кольца (чаще небных миндалин) и принадлежит к числу широко
распространенных инфекций верхних дыхательных путей.
Наиболее значимым бактериальным возбудителем острого тонзиллита
является b-гемолитический стрептококк группы А (БГСА, Streptococcus
pyogenes). Реже острый тонзиллит вызывают вирусы, стрептококки
групп C и G, Arcanobacterium haemolyticum, Neisseria
gonorrhoeae, Corynebacterium diphtheriae (дифтерия),
анаэробы и спирохеты (ангина Симановского-Плаута-Венсана), крайне
редко микоплазмы и хламидии [1].
БГСА передается воздушно-капельным путем. Источниками инфекции
являются больные и, реже, бессимптомные носители. Наибольшая заболеваемость
отмечается в зимне-весенний период.
Сохраняющаяся высокая частота заболевания, быстрое распространение
инфекции (особенно в организованных коллективах с пребыванием
людей в стесненных условиях), преимущественное поражение детей
в возрасте 5–15 лет и молодых лиц, большие трудопотери, влекущие
за собой экономический ущерб, возможность развития серьезных осложнений
– это далеко не полный перечень причин, свидетельствующих о том,
что проблема БГСА-тонзиллита по-прежнему является актуальной как
во врачебном, так и в общемедицинском плане.
Клиническая картина
Инкубационный период при остром стрептококковом
тонзиллите составляет от нескольких часов до 2–4 дней. Характерно
острое начало с повышением температуры до 37,5–390С,
познабливание или озноб, головная боль, общее недомогание, боль
в горле, усиливающаяся при глотании; нередко артралгии и миалгии.
У детей может быть тошнота, рвота, боли в животе. Развернутая
клиническая картина наблюдается, как правило, на 2-е сутки с момента
начала заболевания, когда общие симптомы достигают максимальной
выраженности. При осмотре выявляется покраснение небных дужек,
язычка, задней стенки глотки. Миндалины гиперемированы, отечны,
часто с гнойным налетом желтовато-белого цвета. Налет рыхлый,
пористый, легко удаляется шпателем с поверхности миндалин без
образования кровоточащего дефекта. У всех больных отмечается уплотнение,
увеличение и болезненность при пальпации шейных лимфатических
узлов на уровне угла нижней челюсти (регионарный лимфаденит).
В анализах крови лейкоцитоз (9–12х109/л), сдвиг лейкоцитарной
формулы влево, ускорение СОЭ (иногда до 40–50 мм/ч), появление
С-реактивного белка. Длительность периода разгара (без лечения)
составляет примерно 5–7 дней. В дальнейшем, при отсутствии осложнений,
основные клинические проявления болезни (лихорадка, симптомы интоксикации,
воспалительные изменения в миндалинах) быстро исчезают, нормализуется
картина периферической крови. Симптомы регионарного лимфаденита
могут сохраняться до 10–12 дней.
Диагностика
Диагноз БГСА-тонзиллита должен быть подтвержден
микробиологическим исследованием мазка с поверхности миндалин
и/или задней стенки глотки. При соблюдении правил техники забора
образца чувствительность метода достигает 70%, а специфичность
– 95–99%. Популярные за рубежом методы экспресс-диагностики антигена
БГСА в мазках из зева дают возможность получения ответа через
15–20 мин. В то же время следует подчеркнуть, что культуральный
метод не позволяет дифференцировать активную инфекцию от носительства
БГСА, а современным экспресс-тестам, несмотря на их высокую специфичность
(95–100%), свойственна сравнительно низкая чувствительность (60–80%),
т. е. отрицательный результат быстрой диагностики не исключает
стрептококковую этиологию заболевания.
Дифференциальная диагностика
Дифференциальная диагностика острого
БГСА-тонзиллита, основанная только на клинических признаках, нередко
представляет собой достаточно трудную задачу даже для опытных
врачей. Однако необходимо отметить, что наличие респираторных
симптомов (кашель, ринит, охриплость голоса, и др.), а также
сопутствующие конъюнктивит, стоматит или диарея более характерны
для вирусной этиологии острого тонзиллита.
При остром БГСА-тонзиллите не наблюдаются высыпания на коже
и слизистых, в то время как при скарлатине обнаруживаются
диффузная кожная эритема, бледнеющая при надавливании. Но наиболее
характерными признаками скарлатины являются бледность вокруг рта
на фоне общей красноты лица, ярко-красный ("малиновый") язык,
симптом Пастиа (темно-красные линии сливающихся петехий на сгибах
и в складках кожи), а также обильное шелушение ранее пораженной
кожи после снижения температуры.
При локализованной дифтерии ротоглотки налет с миндалин
снимается с трудом, не растирается на предметном стекле, не растворяется
в воде, а медленно оседает на дно сосуда; после удаления налета
отмечается кровоточивость подлежащих тканей.
Ангинозная форма инфекционного мононуклеоза, как правило,
начинается с распространенного поражения лимфатических узлов (шейных,
затылочных, подмышечных, абдоминальных, паховых); симптоматика
тонзиллита развивается на 3-5-й день болезни, при исследовании
периферической крови выявляется лейкоцитоз с преобладанием мононуклеаров
(до 60-80%).
Ангина Симановского-Плаута-Венсана характеризуется слабо
выраженными признаками общей интоксикации и явлениями одностороннего
язвенно-некротического тонзиллита, при этом возможно распространение
некротического процесса на мягкое и твердое небо, десны, заднюю
стенку глотки и гортань.
Острая ревматическая лихорадка
В середине 1980-х годов в США, стране,
имевшей наиболее благополучные медико-статистические показатели,
разразилась вспышка острой ревматической лихорадки (ОРЛ)
сначала среди солдат-новобранцев на военной базе в Сан-Диего (Калифорния),
а чуть позже – среди детей в континентальных штатах (Юта, Огайо,
Пенсильвания). Причем в большинстве случаев страдали дети из семей,
годовой достаток в которых превышал средний по стране (т.е. отдельное
жилище, полноценное питание, возможность своевременного получения
квалифицированной медицинской помощи). Примечательно, что диагноз
ОРЛ в большинстве случаев был поставлен с опозданием. Среди наиболее
вероятных причин данной вспышки далеко не последнюю роль сыграл
и так называемый "врачебный фактор". Как справедливо отметил G.H.
Stollerman [2], молодые врачи никогда не видели больных с ОРЛ,
не предполагали возможности циркуляции стрептококка в школьных
коллективах, не имели представления об определяющем профилактическом
значении пенициллина и часто вообще не знали, что при тонзиллитах
нужно применять антибиотики. Наряду с этим было показано, что
в 1/3 случаев ОРЛ являлась следствием БГСА-тонзиллита, протекавшего
со стертым клиническим симптомокомплексом (удовлетворительное
общее состояние, температура тела нормальная или субфебрильная,
небольшое чувство першения в глотке, исчезающее через 1–2 дня),
когда большинство больных не обращалось за медицинской помощью,
а проводило лечение самостоятельно без применения соответствующих
антибиотиков [3].
Исходя из гипотезы об изменении вирулентности стрептококка,
в США были начаты серьезные исследования по идентификации ревматогенных
штаммов данного микроорганизма по аналогии с установленными ранее
нефритогенными штаммами БГСА.
Имеющиеся данные позволяют вести речь о существовании ревматогенных
штаммов БГСА, обладающих рядом определенных свойств. Среди них
особое значение имеет наличие в молекулах М-протеина эпитопов,
перекрестно реагирующих с различными тканями макроорганизма-хозяина:
миозином, синовией, мозгом, сарколеммальной мембраной. Указанные
данные подкрепляют концепцию молекулярной мимикрии как основного
патогенетического механизма реализации стрептококковой инфекции
в ОРЛ за счет того, что образующиеся в ответ на антигены стрептококка
антитела реагируют с аутоантигенами хозяина. С другой стороны,
М-протеин обладает свойствами суперантигена, индуцирующего эффект
аутоиммунитета. Приобретенный аутоиммунный ответ может быть, в
свою очередь, усилен последующим инфицированием ревматогенными
штаммами, содержащими перекрестно-реактивные эпитопы.
Лечение
Учитывая возможность спонтанного
исчезновения клинической симптоматики БГСА-тонзиллита и полного
выздоровления без каких-либо осложнений, некоторые врачи при курации
таких больных совершенно необоснованно отдают предпочтение местному
лечению (полоскание, ингаляции и т. д.) в ущерб системной антибиотикотерапии.
Подобный подход представляется совершенно неправильным и даже
вредным для больного из-за угрозы развития весьма серьезных последствий.
Несмотря на то, что БГСА по-прежнему сохраняет практически полную
чувствительность к b-лактамным антибиотикам, в последние годы
отмечаются определенные проблемы в терапии тонзиллитов, вызванных
этим микроорганизмом. По данным разных авторов, частота
неудач пенициллинотерапии БГСА-тонзиллитов составляет 25–30% и
даже достигает 38%. Одной из возможных причин этого может
быть гидролиз пенициллина специфическими ферментами – b-лактамазами,
которые продуцируются микроорганизмами ко-патогенами (золотистый
стафилококк, гемофильная палочка и др.), присутствующими в глубоких
тканях миндалин, особенно при наличии в них хронических воспалительных
процессов.
Как видно из таблицы 1, препараты пенициллинового ряда остаются
средствами выбора только при лечении острого БГСА-тонзиллита.
На сегодняшний день оптимальным препаратом из группы оральных
пенициллинов представляется амоксициллин, который по противострептококковой
активности аналогичен феноксиметилпенициллину и ампициллину,
но существенно превосходит их по своим фармакокинетическим характеристикам,
отличаясь большей биодоступностью (95%, 50% и 40%, соответственно)
и меньшей степенью связывания с сывороточными белками (17%, 80%
и 22%, соответственно). При сомнительной комплаентности (исполнительности)
больного, а также определенных клинико-эпидемиологических ситуациях
целесообразно назначение однократной инъекции бензатин бензилпенициллина.
Представляется целесообразным ограничить использование феноксиметилпенициллина
только младшим детским контингентом больных, учитывая наличие
лекарственной формы в виде суспензии, а также несколько большую
комплаентность, контролируемую со стороны родителей, что нельзя
сказать о подростках.
Наряду с пенициллинами заслуживает несомненного внимания представитель
оральных цефалоспоринов I поколения цефадроксил, высокая
эффективность которого в терапии БГСА-тонзиллитов, а также хорошая
переносимость подтверждены в многочисленных клинических исследованиях.
При непереносимости b-лактамных антибиотиков целесообразно назначение
макролидов (азитромицин, рокситромицин, кларитромицин, спирамицин,
мидекамицин). Наряду с высокой противострептококковой активностью
к преимуществам этих препаратов можно отнести способность создавать
высокую тканевую концентрацию в очаге инфекции, более короткий
(в частности, для азитромицина) курс лечения, хорошую переносимость.
Применение эритромицина – первого представителя антибиотиков данного
класса – в настоящее время существенно снизилось, поскольку он
наиболее часто, по сравнению с другими макролидами, вызывает нежелательные
лекарственные реакции со стороны желудочно-кишечного тракта, обусловленные
его стимулирующим действием на моторику желудка и кишечника.
Следует отметить, что в последние годы из Японии и ряда стран
Европы все чаще поступают сообщения о нарастании резистентности
БГСА к эритромицину и другим макролидам. На примере Финляндии
было показано, что эта резистентность является управляемым процессом,
т.е. широкая разъяснительная кампания среди врачей в этой стране
привела к двукратному снижению потребления макролидов и, как следствие,
двукратному уменьшению частоты штаммов БГСА, устойчивых к упомянутым
антибиотикам. В то же время в России резистентность БГСА к
макролидам составляет 13–17% [5], и этот факт, несомненно,
заслуживает самого серьезного внимания.
Линкосамиды (линкомицин, клиндамицин – Далацин Ц) назначают
при БГСА-тонзиллите при непереносимости как b-лактамов, так и
макролидов. Широкое применение этих препаратов при данной нозологической
форме не рекомендуется. Известно, что при частом применении оральных
пенициллинов чувствительность к ним со стороны зеленящих стрептококков,
локализующихся в ротовой полости, существенно снижается. Поэтому
у данной категории пациентов, среди которых достаточное количество
больных с ревматическими пороками сердца, линкосамиды (клиндамицин
– Далацин Ц) рассматриваются как препараты первого ряда для профилактики
инфекционного эндокардита при выполнении различных стоматологических
манипуляций.
При наличии хронического рецидивирующего БГСА-тонзиллита вероятность
колонизации очага инфекции микроорганизмами, продуцирующими b-лактамазы,
достаточно высока. В этих случаях целесообразно проведение курса
лечения ингибиторозащищенными пенициллинами (амоксициллин/клавуланат
– амоксиклав, аугментин) или оральными цефалоспоринами
II поколения (цефуроксим аксетил), а при непереносимости
b-лактамных антибиотиков – линкосамидами (клиндамицин – Далацин
Ц) (табл. 2). Указанные антибиотики также рассматриваются как
препараты второго ряда в случае безуспешной пенициллинотерапии
острого БГСА-тонзиллита (что чаще встречается при использовании
феноксиметилпенициллина). Универсальной же схемы, обеспечивающей
100%-ную элиминацию БГСА из носоглотки, в мировой клинической
практике не имеется.
Необходимо отметить, что применение тетрациклинов, сульфаниламидов,
ко-тримоксазола и хлорамфеникола при БГСА-инфекции глотки в настоящее
время не оправдано по причине их низкой эффективности.
Профилактика БГСА-инфекций и повторных атак
ОРЛ
Чрезвычайно важное значение имеет
проблема профилактики БГСА-инфекций глотки у больных, перенесших
ОРЛ, с целью предупреждения повторных атак заболевания. С этой
целью назначают пенициллин пролонгированного действия – бензатин
бензилпенициллин в течение длительного периода времени (пожизненно
при наличии ревматических пороков сердца). Применение этого препарата
в различных формах, особенно бициллина-5, сыграло огромную
роль в профилактике повторных ревматических атак, снизив их число
в 4–17 раз. Отмечая большое медицинское и социальное значение
бициллинопрофилактики, ряд авторов указывал на недостаточную её
эффективность у 13–37% больных. В качестве возможных причин неэффективности
называлось персистирование L-форм стрептококка, аллергогенность
препарата (обусловленная, по всей видимости, входящей в его состав
новокаиновой солью бензилпенициллина), влекущая за собой его отмену,
низкие концентрации антибиотика в сыворотке крови пациентов на
отдалённых сроках после внутримышечного введения общепринятых
профилактических доз и др.
В Институте ревматологии РАМН проведено исследование по применению
бензатин бензилпенициллина (Экстенциллин) в дозе 2,4 млн ЕД внутримышечно
1 раз в 3 недели в течение 3 лет у больных с доказанным ревматизмом.
Полученные данные позволяют рекомендовать экстенциллин как препарат,
обеспечивающий эффективную вторичную профилактику ревматизма.
Наряду с этим показаны явные фармакокинетические преимущества
данной лекарственной формы в сравнении с бензатин бензилпенициллином
1,2 млн ЕД и бициллином-5 1,5 млн ЕД по основному параметру –
длительности поддержания адекватной противострептококковой концентрации
бензилпенициллина в сыворотке крови взрослых больных (рис. 1).
Более того, установлено, что применение бензатин бензилпенициллина
в дозе 1,2 млн ЕД в форме экстенциллина или бициллина-5 не обеспечивает
адекватной противострептококковой концентрации пенициллина на
отдаленных сроках и, следовательно, неприемлемо для проведения
полноценной профилактики ревматизма, по крайней мере, у взрослого
контингента больных [6].
Заключение
Таким образом, в начале XXI века
вопросы своевременной и качественной диагностики и рациональной
антибиотикотерапии БГСА-тонзиллита по-прежнему сохраняют свою
актуальность.
Несмотря на то, что появившиеся в последние годы новые антибактериальные
средства существенно расширили возможности антимикробной терапии
БГСА-тонзиллита, они не решили данную проблему полностью. В связи
с этим многими исследователями возлагаются большие надежды на
вакцину, содержащую эпитопы М-протеинов высоковирулентных БГСА-штаммов,
не вступающих в перекрестную реакцию с тканевыми антигенами человеческого
организма. В настоящее время проводятся клинические испытания,
основной задачей которых является оценка безопасности и эффективности
вакцины [7].
Хотелось бы надеяться, что упомянутая работа послужит отправным
началом для последующей серии клинических исследований, имеющих
своей целью защитить человечество от высоковирулентных БГСА-инфекций.
Литература
1. Bisno A.L. Acute pharyngitis: etiology and diagnosis. Pediatrics 1996; 97: 944–949.
2. Stollerman G.H. Rheumatic fever. Lancet 1997; 349: 935–942.
3. Dajani A., Taubert K., Ferrieri P., Peter G., Shulman S. Treatment of acute streptococcal pharyngitis and prevention of rheumatic fever: a statement for health professionals. Committee on Rheumatic Fever, Endocarditis, and Kawasaki Disease of the Council on Cardiovascular Disease in the Young, the American Heart Association. Pediatrics 1995; 96: 758–764.
4. Насонова В.А., Белов Б.С., Страчунский Л.С. и др. Антибактериальная терапия стрептококкового тонзиллита (ангины) и фарингита. Росс. ревматология 1999; 4: 20–27.
5. Stratchounski L., Krechikova O., Bolmstrom A., Karlsson A., Bogdanovitch T. Susceptibility patterns of clinical isolates of Streptococcus pyogenes in Russia. Proceedings of the 37th ICCAC,Toronto, 1997; abstr. C–71.
6. Белов Б.С., Черняк А.В., Сидоренко С.В., Макарова Р.А. Фармакокинетика бензатин-пенициллина. VI Росс. нац. конгресс "Человек и лекарство": Тез. докл. М. 1999; 387.
7. Первая вакцина против стрептококков группы А за последние 20 лет. Клиническая микробиология и антимикробная химиотерапия 1999; 1: 77.
Амоксициллин + клавулановая кислота –
Аугментин (торговое название)
(Smithkline Beecham Pharmaceuticals)
Амоксициллин + клавулановая кислота –
Амоксиклав (торговое название)
(Lek)
Клиндамицин –
Далацин Ц (торговое название)
(Pharmacia & Upjohn)
Приложения к статье

Препараты пенициллинового ряда остаются средствами выбора при лечении острого БГСА-тонзиллита

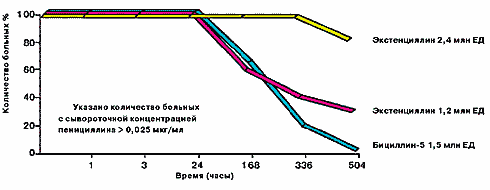
Рисунок 1. Динамика противострептококковых концентраций пенициллина
в сыворотке крови
