Бережём свою сетчатку
Макулодистрофия, или, по-другому, дегенерация сетчатки, связанная с нарушением ее трофики и приводящая к нарушению центрального зрения, чаще всего обозначается как ВМД. "В" здесь означает "возрастная". Действительно, лица старше 55 лет принадлежат к основной группе риска.
Макулодистрофия — самая распространенная причина слепоты у пожилых людей.
Основной удар — по желтому пятну
В отличие от глаукомы, которая на ранних стадиях нарушает периферическое зрение, ВМД поражает одну из самых ценных структур глаза. Это макула, или желтое пятно сетчатки. Оно отвечает за остроту центрального зрения. Им мы видим предметы несравненно точнее, полнее и ярче, чем периферическими зонами сетчатки. При развитии ВМД поле зрения становится затуманенным. Не удается четко увидеть предметы, находящиеся перед глазами, даже если сконцентрировать на них взгляд. Может появиться и так называемая скотома — полное выпадение центрального участка поля зрения. При отсутствии хотя бы попыток лечения эта патология неизбежно приводит к утрате центрального зрения, инвалидизации и закономерной социальной дезадаптации в силу невозможности сохранения полноценного образа жизни.
В некоторых случаях качество зрения падает столь быстро, что свою конечную стадию — замещение центральных отделов сетчатки соединительной тканью, — патологический процесс обретает уже через 2 года. Периферическое зрение сохраняется еще 3-7 лет, но потом может быть утрачено и оно.
Кроме возраста, главные факторы риска, способствующие развитию ВМД, это дальнозоркость высокой степени, артериальная гипертензия, повышенный уровень холестерина в крови, недостаток в организме антиоксидантов, витаминов С и Е, цинка, а также особых веществ из группы каротиноидов, служащих непосредственным пигментом желтого пятна: лютеина и зеаксантина. Заметную роль играет наследственная предрасположенность. И есть еще такой таинственный по своей причинно-следственной связи фактор — интенсивное долговременное воздействие синего светового спектра.
ВМД выявляется в двух основных типах: сухой и влажной. Большинство больных (около 90%) страдают сухой формой дегенерации сетчатки.
Макулодистрофия сухая
Сухая ВМД подразумевает медленное разрушение светочувствительных клеток макулы. Пигментный эпителий, то есть наружный слой макулы, образованный такими клетками, вырождается. Грубо нарушается тканевой обмен, в результате чего в эпителии скапливаются особого рода конгломераты продуктов обмена веществ, носящие название друз. В таких очагах увеличивается количество специфического желтоватого налета, который и разрушает фоторецепторы. При этом развивается искажение видимого поля зрения и упомянутое падение центрального зрения при одновременном возникновении трудностей в чтении и работе вблизи, а также распознавании более удаленных предметов, например, лиц. Выявить такую макулодистрофию может только квалифицированный специалист, обнаружив друзы вокруг центра желтого пятна или чрезмерную пигментацию, которая просматривается с помощью офтальмоскопа.
И влажная
Гораздо опаснее влажная форма макулодистрофии. Она практически всегда приводит к слепоте. Суть же ее такова. Ослабление трофики эпителия сетчатки и его перерождение организм пытается компенсировать за счет образования новых кровеносных сосудов в направлении макулы. Это деформирует поверхность сетчатки, оказывая на нее давление снизу, словно корни дерева, выпирающие из-под асфальта.
Стенки вновь образованных сосудов очень тонике и потому легко пропускают в область макулы жидкость. В результате такого "затопления" поражаются фоторецепторы сетчатки. Влажная ВМД прогрессирует намного активнее, чем сухая и развивается не на пустом месте: практически всегда пациент уже имеет сухую форму ВМД. При отсутствии лечения уже через 1 год может наступить слепота. К сожалению, эта разновидность болезни лечится гораздо труднее, чем сухая форма.
Если зрительное поле затуманивается
Макулодистрофия — одна из самых коварных болезней человека.
Снижение зрения и другие жалобы появляются лишь тогда, когда патологические изменения набрали достаточно силы.Меры специфической профилактики ВМД пока неизвестны. Однако для предупреждения ВМД эффективны способы общей профилактики глазных болезней. Начиная с сорокалетнего возраста необходимо 2 раза в год, а после 50 лет — 1 раз проходить осмотр у офтальмолога, который должен осмотреть глазное дно. В пищевом рационе обязательно должны присутствовать продукты, богатые витаминами А, С, Е и цинком. Это зеленые листовые овощи, а именно свежая капуста (на первом месте), салат, шпинат, и морковь.
И необходимо срочно показаться офтальмологу, если появляются следующие симптомы. Так, при сухой форме ВМД пациента должно насторожить затуманивание зрения по всему полю и постепенное ухудшение остроты восприятия в центре поля зрения. И при влажной, и при сухой формах макулодистрофии получают развитие затруднения при чтении, но другого рода, чем при возрастной дальнозоркости, когда дело спасают очки с плюсовыми линзами. Затрудненное чтение значительно облегчает усилении освещенности, пациенты часто замечают выпадение отдельных букв при чтении. Прямые линии в поле зрения начинают казаться волнистыми, а предметы выглядят деформированными. Центр изображения видится более нечетким, чем остальная его часть. К сожалению, нарушения центрального зрения поначалу малозаметны, поскольку при ВМД процесс сначала затрагивает лишь один глаз, а здоровый глаз компенсирует расстройства. Возможно и нарушение цветовосприятия: все кажется несколько поблекшим, ухудшается сумеречное зрение. И конечно, с течением времени, когда поражаются уже обе макулы, все более оформляется темное или бесцветное пятно в центральной области поля зрения.
Некоторые офтальмологи считают, что вероятность заболевания ВМД сетчатки связана с продолжительностью пребывания под прямыми солнечными лучами, то есть с интенсивностью ультрафиолетового излучения. Этот вопрос до конца не изучен, однако тем, кто уже имеет диагноз, следует в яркие солнечные дни носить солнцезащитные очки.
Существует одна методика, позволяющая самостоятельно выявить на ранних стадиях проблемы в сетчатке и при их наличии в домашних условиях отслеживать динамику ВМД.
Рисунок 1, приведенный ниже называется решеткой Амслера. Соблюдая размер квадрата 10 на 10 см, его нетрудно изготовить самостоятельно и расположить в месте, постоянно доступном обозрению.
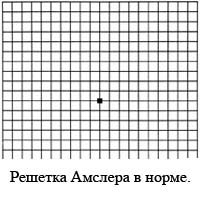
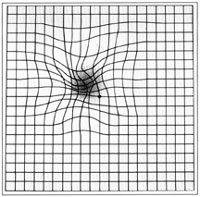
Рисунок 1. Решетка Амслера
Каждым глазом по отдельности необходимо смотреть на сетку, концентрируясь взглядом на точке, расположенной в ее центре. Если линии, находящиеся вокруг нее, выглядят нечеткими, волнистыми либо выцветшими или чрезмерно темными, существует риск развития ВМД. Смотреть необходимо с расстояния 30 — 40 см… Процедура выполняется тщательно, с закрыванием непривлеченного к ней глаза. О всех замеченных изменениях надо подробно рассказывать врачу.
Лечение лазером и лекарствами
Наиболее перспективной методикой лечения сухой макулодистрофии (ВМД) является пороговая, или низкоинтенсивная, лазерная терапия, суть которой заключается в прохождении пациентом курса лечения умеренными дозами лазерного излучения для удаления друзы (желтоватых отложений). Лекарственное лечение сухой макулодистрофии заключается в приеме антиоксидантов, которые до некоторой степени могут защитить ткань сетчатки от повреждения и замедлить процесс развития макулодистрофии. К таким препаратам относятся витамины С и Е, препараты на основе черники (Стрикс и Миртилене-форте). Полезно употребление в пищу природных антиоксидантов лютеина и зеаксантина, которые содержатся в некоторых продуктах.
Наибольшее их количество содержится в шпинате, тыкве, и бобовых, особенно в зеленом горошке.
Другая разновидность лечения — так называемая лазерная фотокоагуляция эффективна для борьбы с влажной ВМД. Эта процедура заключается в воздействии лазерным лучом на дефектные, с истонченной стенкой сосуды.
Пациенты ощущают все выгоды этой процедуры, проведенной на новообразованых сосудах, которые еще не вторглись в центральную ямку — наиболее чувствительное место желтого пятна. Однако эта процедура не обладает лечебным эффектом и не восстанавливает уже потерянного зрения. При успешном проведении она позволяет предотвратить дальнейшее развитие болезни.Сеансы лазерной терапии занимают меньше часа. Операции обычно проходит успешно, но в половине случаев наблюдаются рецидивы и требуется более интенсивная лазерная терапия.
Комбинированная лазерная и лекарственная терапия — одна из новейших методик лечения влажной макулодистрофии (ВМД), принцип действия которой заключается в активизации действия лекарств с помощью лазера. Методика особенно полезна тем больным, страдающим макулодистрофией, для которых лазерная фотокоагуляция нежелательна.
Процедура состоит из двух ступеней, занимает до получаса и проводится амбулаторно. В течение 10 минут в вену руки вводится препарат. В течение следующих 5 минут он распределяется по сосудам всего тела и концентрируется в деформированных глазных сосудах. Далее врач активизирует лекарство, воздействуя на глаз лучом лазера в течение примерно 90 секунд.
Такая методика позволяет воздействовать на сетчатку глаза, не повреждая окружающие здоровые ткани, путем высвобождения высокоэнергетической формы кислорода, что приводит к отмиранию новообразованных кровеносных сосудов. Лечение может приостановить потерю зрения, но только в очень редких случаях полностью возвращает уже потерянное зрение. Разработаны также препараты "Луцентис" и "Авастин", которые вводятся внутрь глаза и, будучи активированными с помощью лазера, подавляют образование неполноценных сосудов, хотя и не влияют на те, что уже появились.
Перспективным, но пока дорогим и сложным способом лечения влажной макулодиапрофии является микрохирургическая операция. Она включает удаление новообразованных кровеносных сосудов из-под желтого пятна.
Вадим Кириллов
www.medpulse.ru

Комментарии
arina 2013.03.05 00:37
Ольга Григорьевна 2012.11.06 13:46
Смотреть все комментарии - 2
Ваш комментарий