Жёлчный пузырь
Пороки развития. Различают аплазию (агенезию) — отсутствие Ж. п.; гипоплазию — уменьшение размеров Ж. п.; атрезию — отсутствие полости Ж. п., который имеет вид фиброзного тяжа; удвоение Ж. п. (пузырные протоки сливаются или проходят раздельно); дивертикулы Ж. п., которые образуются редко при врожденных дефектах мышечного слоя; дистопию Ж. п., при которой он может располагаться в области левой доли или задней поверхности печени, круглой связки, внутрипеченочно (рис. 3).
Аномалии развития Ж. п. могут протекать бессимптомно, но чаще наблюдается клиническая картина хронического холецистита или желчнокаменной болезни. Диагноз устанавливают на основании данных рентгеноконтрастного и радиоизотопного исследований Ж. п. При выраженных клинических проявлениях показано хирургическое лечение.
Повреждения. Изолированные повреждения Ж. п. встречаются редко. Их разделяют на открытые (ножевые и огнестрельные ранения) и закрытые (разрывы и отрывы пузыря), возникающие при тупой травме живота. Боль в животе при закрытых повреждениях может вскоре прекратиться, однако затем возобновляется — развивается картина перитонита. В диагностически неясных случаях используют лапароцентез или лапароскопию. Открытые повреждения Ж. п. до операции могут быть заподозрены по истечению желчи из раны и по локализации ее в проекции Ж. п. Лечение повреждений Ж. п. оперативное. При небольшом разрыве стенки Ж. п. возможно его ушивание. При ранах Ж. п. значительных размеров, а также при полном отрыве пузыря от поверхности печени показана холецистэктомия.
Заболевания. Выделяют дискинезии, холестероз, холецистит, желчнокаменную болезнь, паразитарные заболевания.
Дискинезия Ж. п. проявляется нарушением его моторно-эвакуаторной функции; нередко сочетается с дискинезией желчных протоков, в частности с нарушением функции сфинктера Одди. Для дискинезии Ж. п. характерна связь появления болей с нервно-психическим возбуждением. При гипотонии и гипокинезии Ж. п. боли чаще бывают тупыми и продолжительными, в случае гипертонии и гиперкинезии превалируют кратковременные схваткообразные боли. При пальпации выявляют умеренную болезненность в правом подреберье и подложечной области. Диагноз ставят на основании клинических данных, результатов рентгенологического и радиоизотопного исследований, свидетельствующих о нарушении моторно-эвакуаторной функции Ж. п. Лечение консервативное.
Паразитарные заболевания Ж. п. возникают в результате инвазии возбудителей лямблиоза, описторхоза, фасциолеза, аскаридоза, клонорхоза, стронгилоидоза и др. Нахождение их в Ж. п. вызывает нарушения его функции или воспалительные изменения его стенки, а также нередко поражение желчных протоков, проявляющееся холангитом, билиарным циррозом печени. Симптомы паразитарного поражения Ж. п. не специфичны — умеренные боли в правом подреберье, диспептические расстройства, дисфункция кишечника, лихорадка, озноб, кожный зуд, аллергические реакции, эозинофилия и др. Диагноз устанавливают при обнаружении паразитов в дуоденальном содержимом или в кале. Лечение консервативное; при выраженных воспалительных изменениях Ж. п. проводят холецистэктомию.
Опухоли Ж. п. делят на доброкачественные — папиллома, фиброма, миома, аденома, миксома и др. и злокачественные — рак, саркома. Доброкачественные опухоли, обычно папилломы, встречаются редко, локализуются преимущественно в области дна Ж. п. и клинически не проявляются. Диагноз ставят по данным холецистографии или эхографии. Лечение оперативное (холецистэктомия).
Рак Ж. п. обнаруживается в основном у лиц старше 50 лет, главным образом у женщин на фоне калькулезного холецистита. По гистологическому строению чаще наблюдается аденокарцинома, затем скирр, слизистый, солидный, плоскоклеточный и низкодифференцированный рак. Характерно раннее лимфогенное метастазирование в первую очередь в лимфатические узлы ворот печени, что приводит к развитию обтурационной желтухи и асцита за счет сдавления воротной вены.
В начальной стадии заболевание протекает практически бессимптомно. При развитии рака Ж. п. у больных желчнокаменной болезнью вначале превалируют симптомы последней. Выраженные постоянные боли и наличие плотной, бугристой опухоли, пальпируемой в правом подреберье, обтурационная желтуха, исхудание, нарастающая слабость, гипохромная анемия, увеличение СОЭ, асцит — признаки далеко зашедшего ракового поражения.
Диагноз можно установить на основании данных холецистографии, эхографии, компьютерной томографии, а также обнаружения опухолевых клеток при дуоденальном зондировании. Сдавление, смещение или деформация рядом расположенных органов, выявляемые при рентгенологическом исследовании желудочно-кишечного тракта, являются лишь косвенными признаками опухоли Ж. п. Прорастания ее в печень или метастазирование определяют при радиоизотопном, ультразвуковом исследованиях, целиако- или гепатографии, компьютерной томографии, лапароскопии. Лечение хирургическое. Радикальную операцию удается выполнить только при ранних формах заболевания. Прогноз неблагоприятный, пятилетняя выживаемость оперированных больных не превышает 1%. Профилактикой рака Ж. п. является своевременная холецистэктомия по поводу хронического холецистита и желчнокаменной болезни.
Оперативные вмешательства на Ж. п. разнообразны по своему характеру, технике и показаниям. К ним относятся холецистотомия (вскрытие просвета Ж. п.), холецистолитотомия (вскрытие Ж. п., удаление желчных камней и ушивание стенки пузыря наглухо); холецистэктомия (удаление Ж. п.); холецистостомия (формирование наружного свища Ж. п.); создание соустья между Ж. п. и желудком (холецистогастростомия), Ж. п. и двенадцатиперстной кишкой (холецистодуоденостомия), Ж. п. и тонкой кишкой (холецистоэнтеростомия). Наиболее частой операцией является холецистэктомия. Она может сопровождаться вмешательством на желчных протоках, а также сочетаться с операциями на других органах брюшной полости. Выписывают больных, перенесших холецистэктомию, обычно после снятия швов — на 8—10-й день. Больные молодого и среднего возраста при отсутствии осложнений и с их согласия могут быть выписаны на 4—5-й день после операции при условии обязательного регулярного наблюдения на дому или в условиях поликлиники, где и снимают швы на 10—12-й день. Наиболее частым осложнением, встречающимся при наблюдении в поликлинике за больным, перенесшим холецистэктомию, является образование воспалительного инфильтрата в области операционной раны или нагноение ее. При этом наблюдаются боль и резкая болезненность в области раны, высокая температура тела, слабость и др. Лечение следует проводить только в хирургическом отделении, куда больной должен быть экстренно госпитализирован, как и при возникновении других осложнений после холецистэктомии (желтухи, желчеистечения из раны).
Библиогр.: Алиев И.А. и др. Рак желчного пузыря, Алма-Ата, 1986, библиогр.; Клиническая хирургия, под ред. Ю.М. Панцырева, с. 298, М., 1988; Линденбратен Л.Д. Рентгенология печени и желчных путей, М., 1980; Нидерле Б. и др. Хирургия желчных путей, пер. с чешск., Прага, 1982; Панцырев Ю.М. и Галлингер Ю.И. Оперативная эндоскопия желудочно-кишечного тракта, М., 1984; Розанов Б.С. и Пенин В.А. Холестероз желчного пузыря, М., 1973; Соколов Л.К. и др. Клинико-инструментальная диагностика болезней органов гепатопанкреатодуоденальной зоны, М., 1987; Шалимов А.А. и др. Хирургия печени и желчных протоков, Киев, 1975; Шапошников А.В. Холецистит, Ростов н/Д., 1984.
| Иллюстрации по статье: | ||||
 Рис. 3. Схематическое изо | 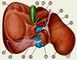 Рис. 1. Схематическое изо | 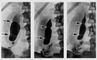 Рис. 2. Серия холецистогр |
||

Ваш комментарий